Физика рентгеновского излучения
1. История открытия рентгеновского излучения
Общеизвестно, что рентгеновское излучение было
открыто Вильгельмом Конрадом Рентгеном (8 ноября 1895 г.).
В.-К. Рентген родился 27 марта 1845 г. в г.
Леннепе в семье видного немецкого фабриканта Конрада Рентгена. Как и у многих
выдающихся ученых, научная карьера В.-К. Рентгена, особенно на ранних этапах,
складывалась необычно. За нежелание выдать в чем-то провинившегося товарища по
учебе он в 1861 г. был исключен из школы, где получал начальное образование и, таким
образом, вышел в «большую жизнь» без аттестата об ее окончании. Впоследствии
это обстоятельство создавало определенные проблемы на пути его профессиональной
и научной деятельности. В 1868 г. В.-К. Рентген окончил Политехнический
институт в Цюрихе (Швейцария) по специальности «Прикладная математика». Там же
он стал углубленно заниматься физикой и 12 июня 1869 г. за свою диссертацию
«Исследование газов» получил докторскую степень. Однако в течение последующих
четырех лет возможностей полноценно заниматься научной деятельностью В.-К.
Рентген не имел: мешало все то же отсутствие аттестата об окончании школы.
Положение изменилось, когда в 1872 г. В.-К.
Рентген начал работать в университете Страсбурга и в 1874 г. получил звание
доцента. С этого времени авторитет молодого ученого в научном сообществе
значительно возрос, и в 1879 г. В.-К. Рентген возглавил кафедру физики в
университете г. Гиссена, где для него был построен новый институт. Это
позволило ученому выполнить ряд важных экспериментальных исследований, укрепивших
его положение как одного из ведущих физиков германии того времени. Благодаря
достигнутым успехам в 1888 г. В.-К Рентген возглавил кафедру физики
Вюрцбургского университета в должной и профессора и директора престижного,
хорошо оборудованного Института физики. В1894 г. он получил высший
академический пост, будучи избранным ректором Вюрцбургского университета.
Основным направлением научной деятельности В.-К.
Рентгена, как и многих других физиков 19 столетия, явилось изучение
таинственных в то время свойств электричества. В частности, он много
экспериментировал с вакуумными катодными трубками, созданными усилиями
выдающихся физиков В. Хитторфа и У. Крукса. В то время уже был хорошо известен
эффект, называемый нами сегодня электронной эмиссией, вследствие которого
происходило свечение катодных трубок. Однако изучать катодные лучи вне катодной
трубки стало возможным только в 1892 г. благодаря изобретению гениального
физика Ф. Ленарда. Он сконструировал катодную трубку, в которой излучение
направлялось на окно из тонкого алюминия и выходило за ее пределы. Но только
В.-К. Рентген, будучи активным физиком-экспериментатором, обнаружил, что вблизи
работающей катодной трубки возникает свечение (флюоресценция) экрана, покрытого
цианоплатинатом бария. Для самого В.-К. Рентгена это было неожиданным.
Заинтересовавшись этим загадочным явлением, для исключения попадания на экран
излучения светового спектра он плотно обернул катодную трубку черным картоном и
повторил опыт в темной комнате. И вновь получил свечение флюоресцентного
экрана. Затем ученый начал отодвигать его от работающей катодной трубки и
обнаружил, что свечение экрана сохраняется даже на расстоянии двух метров. Он
повторил эксперимент несколько раз и установил, что этот феномен, без всякого
сомнения, не был связан ни с отражением обычного света, ни с катодными лучами,
так как они не проникают через воздух на такое расстояние. В течение
последующих нескольких недель, изолировавшись от окружающего мира, В.-К.
Рентген многократно повторял опыт, детально изучая обнаруженный феномен.
Вечером 22 декабря 1895 г. он попросил свою жену Берту разрешить ему
сфотографировать ее руку с помощью новых лучей, и после 15-минутной экспозиции
была получена первая в мире рентгенограмма человека. Этот день стал настоящим
днем рождения лучевой диагностики как медицинской специальности.
Изучив физические свойства нового излучения, 28
декабря 1895 г. В.-К. Рентген сдал в печать свое предварительное сообщение под
названием «О новом виде лучей. Первое сообщение», опубликованное 1 января 1896
г. в «Отчетах о заседаниях Физико-медицинского общества Вюрцбурга». 13 января
1896 г. В.-К. Рентген представил свою работу императору Вильгельму II, а 23
января 1896 г. изложил ее в своем докладе на заседании Физико-математического
общества Вюрцбурга.
Открытие В.-К. Рентгеном нового вида излучения,
названного им Х-лучами, произвело мировую сенсацию, поскольку общество не было
к нему готово. Особенно невероятной представлялась мысль о том, что новое
излучение может проникать через твердые тела. Поползли слухи, что с его помощью
можно получить не только изображение некоторых органов и тканей человека, но и
якобы читать его мысли. Так непросто шла адаптация общественного сознания к
новому открытию.
Однако признание результатов этого открытия было
неизбежным, и в 1901 г. за величайшее достижение в области физики В.-К.
Рентгену была присуждена Нобелевская премия. Кроме нее Рентген имел
многочисленные медали и другие знаки отличия.
В 1900 г. В.-К. Рентген стал профессором физики
в Мюнхенском университете и директором нового Института физики. Он удалился от
дел в 1920 г. и умер в возрасте 78 лет 10 февраля 1923 г. в Мюнхене.
Известно, что с проявлениями рентгеновского
излучения, выражающимися, например, в засвечивании изолированных от световых
лучей фотопленок, сталкивались физики и до В-К Рентгена. Однако только он смог
увидеть в проводимых экспериментах проявление нового вида излучения, перейти от
эмпирики к теории, совершив гигантский прорыв в физике.
Новое открытие сулило В-К. Рентгену помимо
мировой славы и большие финансовые возможности. Но оставаясь истинным ученым,
он считал, что его «открытие и изобретения принадлежит всему человечеству и что
им не должны ни в коей мере мешать патенты, лицензии, контракты...».
. Устройство рентгеновской трубки, принцип
получения рентгеновского изображения
Вскоре после открытия В.-К. Рентгеном нового
вида излучения оно стало активно использоваться в медицине с диагностическими
целями. Таким образом, родилась новая медицинская специальность, названная
рентгенодиагностикой. Само новое излучение, электромагнитное по своей природе,
в России и Германии получило название рентгеновского, а в англоязычных странах
Х-лучей (Х-гау).
Устройство и принцип работы рентгеновской трубки
Рентгеновское излучение возникает в рентгеновской
трубке в момент подачи на нее высокого напряжения. Наиболее распространенная
современная модель рентгеновской трубки представляет собой электрический
прибор, состоящий из двух электродов: катода, выполненного в виде тонкой
спирали, и анода - в виде пластины или диска, которые запаяны в вакуумной
стеклянной колбе. Таким образом, между катодом и анодом имеется безвоздушное
пространство. Поскольку процесс получения рентгеновского излучения связан с
сильным нагреванием электродов, они конструктивно выполнены из тугоплавкого
металла (вольфрама).
Перед подачей на электроды высокого напряжения
катод нагревается сильным током низкого напряжения (напряжение 6-14 В, сила
тока 2,5-8 А). При этом катод начинает испускать свободные электроны, которые
образуют вокруг него так называемое электронное облачко, а процесс отрыва
электронов от поверхности катода называется электронной эмиссией.

Схема рентгеновской трубки: 1 - катод, 2 - поток
электронов, 3 - фокусное пятно анода, 4 - анод, 5 - двигатель на оси анода
При подаче на электроды высокого напряжения
(порядка десятков и сотен киловольт) оторвавшиеся от катода электроны через
вакуум начинают устремляться к аноду с огромной скоростью. Встречая на своем
пути анод, электроны начинают ударяться о его поверхность. При этом происходит
торможение электронов и преобразование их высокой кинетической энергии в
энергию электромагнитных волн с различной частотой, большая часть которой
рассеивается в виде теплового излучения. Небольшое количество энергии,
образованной вследствие торможения электронов об анод (примерно 1/1000),
покидает рентгеновскую трубку в виде рентгеновского излучения. Таким образом,
рентгеновское излучение - это волновое тормозное электромагнитное излучение.
При этом оно направляется перпендикулярно по отношению к оси движения
электронов в вакууме рентгеновской трубке. Это становится возможным благодаря
особой форме анода, имеющего скошенную поверхность в месте контакта с падающими
на него электронами, называемую фокусным пятном. Кроме того, во время подачи на
рентгеновскую трубку высокого напряжения анод, выполненный в виде диска,
начинает вращаться с высокой частотой. Поэтому в разные моменты времени пучок
электронов ударяется о разные участки его поверхности, что предохраняет анод от
избыточного нагревания, равномерно распределяя тепловую нагрузку по его
поверхности.
Формирование рентгеновского изображения
Принцип получения рентгеновского изображения
исследуемого органа основан на неоднородном ослаблении (поглощении) пучка рентгеновского
излучения при прохождении его через ткани различной плотности и попадании
неоднородно ослабленного излучения на воспринимающую систему (рентгеновскую
пленку или флюоресцирующий экран).
Все диагностические изображения, получаемые
методами медицинской визуализации, подразделяют на две основные группы -
аналоговые и цифровые. Аналоговые изображения получают на специальной
рентгенографической пленке или флюоресцирующих экранах с помощью методов
классической рентгенодиагностики (рентгенографии, рентгеноскопии, флюорографии,
линейной томографии, методик с применением искусственного контрастирования).

Схема формирования рентгеновского изображения за
счет неравномерного ослабления рентгеновского излучения: 1 - источник
рентгеновского излучения, 2 - тело пациента, 3 - рентгеновская пленка,
флюоресцирующий экран
Существуют негативные и позитивные изображения
одного и того же объекта (органов грудной клетки). Органы и ткани, обладающие
высокой рентгеновской плотностью (кости, сердце, купола диафрагмы), на
негативных изображениях белого цвета, а на позитивных - черного. При анализе
рентгенограмм необходимо также помнить о наличии суммационного эффекта.
Суммационный эффект заключается в наслоении изображений различных органов и
тканей, расположенных вдоль прохождения пучка рентгеновского излучения.
. Устройство рентгеновской трубки. Свойства
рентгеновского излучения
Вскоре после открытия В.-К. Рентгеном нового
вида излучения оно стало активно использоваться в медицине с диагностическими
целями. Таким образом, родилась новая медицинская специальность, названная
рентгенодиагностикой. Само новое излучение, электромагнитное по своей природе,
в России и Германии получило название рентгеновского, а в англоязычных странах
Х-лучей (Х-гау).
Устройство и принцип работы рентгеновской трубки
Рентгеновское излучение возникает в рентгеновской
трубке в момент подачи на нее высокого напряжения. Наиболее распространенная
современная модель рентгеновской трубки представляет собой электрический
прибор, состоящий из двух электродов: катода, выполненного в виде тонкой
спирали, и анода - в виде пластины или диска, которые запаяны в вакуумной
стеклянной колбе. Таким образом, между катодом и анодом имеется безвоздушное
пространство. Поскольку процесс получения рентгеновского излучения связан с
сильным нагреванием электродов, они конструктивно выполнены из тугоплавкого
металла (вольфрама).
Перед подачей на электроды высокого напряжения
катод нагревается сильным током низкого напряжения (напряжение 6-14 В, сила
тока 2,5-8 А). При этом катод начинает испускать свободные электроны, которые
образуют вокруг него так называемое электронное облачко, а процесс отрыва
электронов от поверхности катода называется электронной эмиссией.

Схема рентгеновской трубки: 1 - катод, 2 - поток
электронов, 3 - фокусное пятно анода, 4 - анод, 5 - двигатель на оси анода
При подаче на электроды высокого напряжения
(порядка десятков и сотен киловольт) оторвавшиеся от катода электроны через
вакуум начинают устремляться к аноду с огромной скоростью. Встречая на своем
пути анод, электроны начинают ударяться о его поверхность. При этом происходит
торможение электронов и преобразование их высокой кинетической энергии в
энергию электромагнитных волн с различной частотой, большая часть которой
рассеивается в виде теплового излучения. Небольшое количество энергии,
образованной вследствие торможения электронов об анод (примерно 1/1000),
покидает рентгеновскую трубку в виде рентгеновского излучения. Таким образом,
рентгеновское излучение - это волновое тормозное электромагнитное излучение.
При этом оно направляется перпендикулярно по отношению к оси движения
электронов в вакууме рентгеновской трубке. Это становится возможным благодаря
особой форме анода, имеющего скошенную поверхность в месте контакта с падающими
на него электронами, называемую фокусным пятном. Кроме того, во время подачи на
рентгеновскую трубку высокого напряжения анод, выполненный в виде диска,
начинает вращаться с высокой частотой. Поэтому в разные моменты времени пучок
электронов ударяется о разные участки его поверхности, что предохраняет анод от
избыточного нагревания, равномерно распределяя тепловую нагрузку по его
поверхности.
Основные свойства рентгеновского излучения
Рентгеновское излучение, используемое в лучевой
диагностике, отличается от излучения светового спектра (видимого света) длиной
волны и соответственно частотой. Поэтому наряду со свойствами, присущими
обычному свету, оно обладает рядом специфических свойств. Основными из них
являются:
· проникающая
способность;
· фотохимический
эффект;
· способность
вызывать флюоресценцию некоторых веществ;
· ионизирующая
способность;
· биологическое
действие.
Проникающая способность, то есть способность
проходить сквозь предметы, непроницаемые для лучей видимого света, - основное
свойство рентгеновского излучения, на котором базируется рентгенодиагностика.
Проникающая способность, с одной стороны, зависит от физических свойств
веществ, из которого состоят предметы, с другой - от физических характеристик
пучка рентгеновского излучения. Рентгеновские лучи лучше всего проникают через
газообразные среды (различные газы, воздух, в организме человека - легочная
ткань), поскольку они состоят из значительно разреженного вещества, которое
очень слабо задерживает рентгеновское излучение. Напротив, через вещества с
высокой электронной плотностью и большой атомной массой составляющих их
химических элементов (металлы, особенно тяжелые, и их соли, в организме
человека - костная система) рентгеновское излучение проникает плохо, поскольку
начинает значительно тормозиться веществом и взаимодействовать с ним. Поэтому
для защиты от рентгеновского излучения применяют свинец (чаще всего в виде
просвинцованной резины).
С другой стороны, проникающая способность (или
ослабление) рентгеновских лучей увеличивается при возрастании частоты волны
излучения. Она в свою очередь зависит кинетической энергии электронов,
тормозящихся об анод, и соответственно от напряжения, подаваемого на электроды
рентгеновской трубки. Следовательно, изменяя параметры электрического тока,
подходящего к рентгеновской трубке, можно изменять проникающую способность
пучка рентгеновскою излучения.
Фотохимический эффект заключается в способности
рентгеновского излучения индуцировать различные химические реакции. Этим
свойством также обладают и другие виды электромагнитных излучений - ультрафиолетовое
и световое. В частности, под воздействием рентгеновского излучения как света
видимого спектра происходит восстановление металлического серебра из его
галогенидов (например, из AgBr).
Эта химическая реакция лежит в основе всем знакомой фотографии. В рентгенодиагностике
данный эффект используется для получения рентгеновских снимков, или
рентгенограмм.
Способность вызывать флюоресценцию некоторых
веществ - исторически первое открытое свойство рентгеновского излучения. Суть
его состоит в том, что при воздействии рентгеновских лучей на определенные
вещества возникает их флюоресценция, или свечение. При этом энергия
рентгеновского излучения переходит в энергию видимого света. На заре
рентгенодиагностики данное свойство рентгеновского излучения использовалось для
получения светового изображения тканей организма человека на экране, покрытом
флюоресцентным веществом. Пройдя через органы и ткани, рентгеновское излучение,
частично ослабляясь ими, вызывало неравномерное свечение флюоресцентного
экрана, хорошо видимое в затемненной комнате. В настоящее время принцип
флюоресценции лежит в основе устройства так называемых усиливающих экранов,
предназначенных дополнительно засвечивать рентгеновскую пленку, чувствительную
также и к лучам света видимого спектра. Это позволяет снизить лучевую нашрузку
на организм исследуемого пациента при рентгенографии.
Ионизирующая способность рентгеновского
излучения заключается в ионизации, п пи разложении нейтральных молекул под его
воздействием на положительный и отрицательный ионы, составляющие ионную пару.
Процесс ионизации может происходить в веществах, находящихся в различных
агрегатных состояниях. Ионизирующая способность присуща также и другим видам
излучения, например гамма-излучению, получаемому при радиоактивном распаде. Поэтому
эти виды излучения получили название ионизирующих.
Способность образовывать пары ионов при
прохождении через воздух не только рентгеновского, но и любого вида
ионизирующего излучения позволила выделить специальную единицу измерения -
экспозиционную дозу, равную отношению суммарного заряда всех отрицательных (или
положительных) ионов, образованных вследствие ионизации в воздухе, к его массе
(Кл/кг).
Ионизирующая способность определенных видов
излучения лежит в основе их биологического действия. Биологическое действие -
наиболее поздно открытое свойство рентгеновского излучения, заключающееся в его
воздействии на биологические объекты, и в частности организм человека. Большей
частью оно обусловлено ионизацией биологически значимых структур (ДНК, РНК,
молекул белков, аминокислот, воды и т.д.), что ведет к их повреждению и в целом
к неблагоприятным последствиям на уровне макроорганизма. Это создает
необходимость использовать меры защиты от рентгеновского излучения.
С другой стороны, существуют и положительные биологические
эффекты рентгеновского излучения, такие как противоопухолевое и
противовоспалительное действие. Они легли в основу рентгенотерапии и долгое
время использовались с лечебными целями. В настоящее время рентгенотерапия
применяется ограниченно, поскольку ее вытеснила более эффективная
гамма-терапия, обладающая меньшими побочными воздействиями, а также терапия
ускоренными корпускулярными видами излучения.
атом ядро рентгеновский трубка
4. Принцип естественного и искусственного
контрастирования в рентгенологии
Некоторые органы тела поглощают рентгеновское
излучение в значительно большей или меньшей степени, чем окружающие ткани,
вследствие чего можно получать контрастное рентгеновское изображение этих
органов. Явление, благодаря которому это осуществимо, получило название
естественного контратирования. Например, легкие, будучи практически воздушной
средой, не ослабляют рентгеновское излучение, в то время как кости намного
интенсивнее ослабляют рентгеновские лучи. Мягкие ткани занимают промежуточное положение
между указанными структурами по степени ослабления рентгеновского излучения.
Поэтому изображение органов грудной клетки и костного скелета получаются
благодаря естественной контрастности.
Искусственное контрастирование
Однако большинство органов и тканей организма
поглощают рентгеновское излучение практически в одинаковой степени. Поэтому для
визуализации органов, не обладающих естественной контрастностью (например,
органы желудочно-кишечного тракта, органы мочевыделения), применяются
специальные методики, основанные на явлении искусственного контрастирования.
Его суть заключается в искусственном изменении прозрачности изучаемых органов и
тканей для рентгеновского излучения.
Искусственное контрастирование осуществляется
благодаря введению в организм человека специальных рентгеноконтрастных
препаратов, ослабляющих рентгеновское излучение в большей степени, чем
окружающие ткани, или, наоборот, практически не ослабляющих рентгеновское
излучение:
I.
Не
ослабляющие рентгеновское излучение (углекислый газ, воздух).
II. Ослабляющие
рентгеновское излучение.
1.Не
содержащие йод - водонерастворимые (сульфат бария - BaS04).
2.Содержащие
йод.
Рентгеноконтрастные йодсодержащие вещества
подразделяются на:
· жирорастворимые
(практически не используются);
· водорастворимые:
· ионные
(урографин, гипак);
· неионные
(ультравист, омнипак, визипак).
Наиболее часто методики с искусственным
контрастированием применяются для рентгеновских исследований органов брюшной
полости и забрюшинного пространства. В условиях искусственного контрастирования
осуществляется исследование желудочно-кишечного тракта с введением в полость
водной взвеси сульфата бария, а в отдельных случаях и йодсодержащих препаратов.
Исследование органов мочевыделения, желчевыделения осуществляется при
парентеральном или ретроградном введении рентгеноконтрастных йодсодержащих
веществ. При выборе йодсодержащих контрастных препаратов руководствуются
степенью их контрастирующего эффекта и безвредностью для пациента.
Йодсодержащие рентгеноконтрастные препараты
могут вызывать побочные эффекты за счет высокой осмолярности и хемотоксичности
(ионного воздействия).
Современные 3-атомные рентгеноконтрастные
препараты делятся на ионные, образующие в жидкой среде заряженные соединения
(урографин, гипак), и неионные, электрически нейтральные (ультравист, омнипак).
Ионные рентгеноконтрастные соединения обладают более высокой осмолярностью по
отношению к плазме крови (285-295 мОсм/л) и неионным йодистым соединениям.
Йодсодержашие препараты могут вызывать анафилактоидные
реакции, нарушение агрегации эритроцитов, электролитные нарушения и изменения
гемодинамики, повреждение эндотелия сосудов, нарушение функции почек.
Противопоказания для проведения контрастных
исследований - почечная недостаточность, выраженная сердечная недостаточность,
аритмии, гипертиреоз, эпилепсия аллергическая предрасположенность.
Оптимальным является применение изоосмолярных
плазме крови неионных йодсодержащих рентгеноконтрастных препаратов, которые
позволяют более широко применять методики контрастирования и избегать
осложнений.
5. Принцип получения рентгеновского изображения
органов и систем
Все диагностические изображения, получаемые
методами медицинской визуализации, подразделяют на две основные группы -
аналоговые и цифровые.
Аналоговые изображения получают на специальной
рентгенографической пленке или флюоресцирующих экранах с помощью методов
классической рентгенодиагностики (рентгенографии, рентгеноскопии, флюорографии,
линейной томографии, методик с применением искусственного контрастирования).

Схема формирования рентгеновского изображения за
счет неравномерного ослабления рентгеновского излучения: 1 - источник рентгеновского
излучения, 2 - тело пациента, 3 - рентгеновская пленка, флюоресцирующий экран
Рентгенография является одним из наиболее
распространенных методов лучевой диагностики, ставшим в настоящее время
рутинным. Рентгенография - это способ получения диагностических изображений,
при котором рентгеновские лучи после прохождения через тело пациента
неравномерно ослабляются и засвечивают рентгенографическую пленку.
Рентгенография предназначена для получения статических, то есть неподвижных,
аналоговых изображений на рентгеновских пленках, которые называются
рентгенограммами.
Рентгеновская пленка с двух сторон покрыта
специальной эмульсией, состоящей из слоя желатина, в который вкраплены
мельчайшие кристаллы бромида серебра (размером порядка 1 мкм). Эмульсия чувствительна
к фотонам в достаточно широком спектре электромагнитных излучений
(рентгеновском, ультрафиолетовом, видимом), поэтому рентгеновскую пленку для
предотвращения засвечивания помещают в специальные кассеты. В этих кассетах
пленка находится между двумя флюоресцентными «усиливающими» экранами, которые
при воздействии на них рентгеновских лучей начинают испускать свет видимого
спектра, что приводит к более интенсивному засвечиванию пленки. Применение
флюоресцирующих экранов при проведении рентгенографии позволяет снизить
интенсивность облучения пациентов в 10-10000 раз, что позволяет в значительной
мере нивелировать отрицательные биологические эффекты рентгеновского излучения.
Рентгенограмма представляет собой изображение,
выполненное в черно-белых тонах. Черным участкам на рентгенограммах
соответствуют органы и ткани, имеющие низкую плотность (например, легкие). Они
хорошо пропускают рентгеновские лучи, которые засвечивают рентгеновскую пленку.
При этом происходит интенсивное восстановление мелкодисперсного металлического
серебра, имеющего черный цвет, из его галогенидов, содержащихся в рентгеновской
пленке. Белым участкам на рентгенограммах соответствуют органы и ткани с
высокой плотностью (например, кости). Они сильно поглощают рентгеновское излучение.
Поэтому энергии рентгеновских лучей, дошедших до рентгеновской пленки,
недостаточно для ее засвечивания, и она при проявлении остается белой Таким
образом, однородный пучок рентгеновского излучения при прохождении через тело
приобретает неоднородность, которая фиксируется пленкой. Такая пленка и
является традиционной, или классической, негативной рентгенограммой.
В практической работе интерпретируются
рентгенограммы, которые представляют собой негативные изображения. Аналогичные
обычным фотографическим снимкам позитивные изображения, полученные путем
инверсии оттенков черно-белой гаммы из негативов, распространения в лучевой
диагностике не нашли. Это обусловлено тем, что:
при переводе в позитивное изображение
утрачивается часть деталей;
удлиняется диагностический процесс;
удваиваются экономические затраты.
Органы и ткани, обладающие высокой рентгеновской
плотностью (кости, сердце, купола диафрагмы), на негативных изображениях белого
цвета, а на позитивных - черного.
При анализе рентгенограмм необходимо также
помнить о наличии суммационного эффекта. Суммационный эффект заключается в
наслоении изображений различных органов и тканей, расположенных вдоль
прохождения пучка рентгеновского излучения. Например, на рентгенограмме органов
грудной клетки в прямой проекции вследствие суммационного эффекта передние
отрезки ребер наслаиваются на задние, а позвоночный столб перекрывается
сердечно-сосудистой тенью. Из-за этого точно локализовать патологические
измене¬ния очень сложно. Чтобы избежать затруднений, вызванных суммационным
эф¬фектом, обычно выполняют рентгенограммы в двух взаимно перпендикулярных
проекциях или прибегают к использованию томографических методик - линейной или
компьютерной томографии.
На сегодняшний день рентгенография является
основополагающим методом для диагностики заболеваний органов дыхания,
опорно-двигательного аппарата, желудочно-кишечного тракта.
Рентгеноскопия - это метод рентгенодиагностики,
при котором изображение изучаемых органов и тканей пациента формируется на
флюоресцирующем экране или телевизионном мониторе. Во время проведения
рентгеноскопии рентгеновские лучи, неоднородно ослабляясь при прохождении
сквозь тело пациента, попадают на флюоресцирующий экран, вызывая его
неравномерное свечение. Вследствие этого создается флюоресцентное изображение
изучаемого объекта. Традиционная рентгеноскопия предназначена для получения
динамического, то есть подвижного, проекционного изображения (в режиме
«реального времени»), которое врач-рентгенолог изучает непосредственно на флюоресцирующем
экране. В настоящее время оценка таких флюоресцентных изображений не проводится
вследствие их низкого качества, необходимости затемнения рентгеновского
кабинета и потерь времени на темновую адаптацию глаз врача-рентгенолога. Теперь
флюоресцирующие экраны используются в конструкции усилителя рентгеновского
изображения, увеличивающего яркость (свечение) первичного изображения примерно
в 5000 раз.
С помощью электронно-оптического преобразователя
изображение изучается на экране монитора, что существенно улучшает качество
диагностики, даже без затемнения рентгеновского кабинета.

Рентгеноскопия наиболее широко используется при
исследовании органов желудочно-кишечного тракта. Рентгеноскопия органов дыхания
и сердечно-сосудистой системы в настоящее время применяется редко вследствие
внедрения в клиническую практику новых методов, в частности компьютерной
томографии и ультразвуковой диагностики.
Флюорография - рентгеновский метод, позволяющий
получать рентгенограмму на малоформатной пленке (7х7и10х10 см). Поэтому в
отличие от обычных рентгенограмм контрастность флюорографических изображений
достигается за счет некоторого увеличения экспозиции - времени прохождения
рентгеновских лучей через изучаемый объект и их интенсивности.
Флюорография высокоэффективна при проведении
массового обследования определенных групп пациентов. В настоящее время наиболее
активно флюорография применяется в целях профилактического обследования органов
грудной полости для раннего выявления туберкулеза органов дыхания и
злокачественных опухолей легких.
Томография (от греч. tomos - слой) - метод
получения послойных изображений изучаемых органов и тканей. В лучевой
диагностике используются различные виды томографии - линейная, рентгеновская
компьютерная и магнитно-резонансная. Их следует отличать друг от друга.
Линейная томография - рентгеновский метод
получения послойных изображений изучаемых органов и тканей пациента на
рентгеновской пленке, осуществляемый благодаря использованию особого
технического подхода. Он заключается в том, что при получении линейной
томограммы происходит движение в различных направлениях рентгеновской трубки,
излучающей пучок лучей, и кассеты с пленкой относительно исследуемого объекта.
Этим достигается выделение специального томографического слоя, или среза, вдоль
тела пациента, параллельного плоскости рентгеновской пленки. Изменяя условия
взаимного движения рентгеновской трубки и кассеты с пленкой, можно подобрать
томографический слой, проходящий через изучаемый объект (например, очаг в
легочной ткани). Благодаря частичному устранению суммационного эффекта,
присущего всем обычным рентгенограммам, улучшается качество изображения органов
на уровне соответствующего слоя. По внешнему виду линейная томограмма отличается
от рентгенограммы наличием нерезкости (специфической «размазанности») слоев,
расположенных выше и ниже исследуемого уровня, отсутствием визуализации органов
этого уровня и более четкой визуализацией изучаемого объекта в плоскости
томографического среза. Например, на линейной томограмме легких отсутствует
визуализация ребер.

В отличие от линейной томографии рентгеновские
компьютерно томографические технологии позволяют практически полностью
устранять суммационный эффект и получать аксиальные томографические срезы,
аналогичные «пироговским». Поэтому в настоящее время линейная томография
используется все реже, вытесняясь КТ.
Специальные методы рентгенологического
исследования без искусственного контрастирования:
маммография - рентгенография молочных желез,
выполняемая с использованием специальных рентгеновских аппаратов - маммографов;
ортопантомография - рентгенография зубов верхней
и нижней челюстей, а также других отделов лицевого скелета.
Специальные методы рентгенологического
исследования с исскуственным контрастированием:
урография (экскреторная, ретроградная),
цистография - кош рас и юс исследование органов мочевыделительной системы;
ирригоскопия - контрастное исследование толстой
кишки: холангиография - контрастное исследование желчевыделительных протоков
(ходов);
бронхография - контрастное исследование
бронхиального дерева; фистулография - контрастное исследование свищевого хода;
ангиография (артвриография, аортография, флебография) - введение контра¬стного
препарата в сосудистое русло.
Основные термины, используемые при
рентгенологическом исследовании.В рентгенологии для анализа изображения
различных органов и систем применяются специальные термины: «затемнение»,
«просветление», «дефект наполнения» и др. Так, например, в рентгенодиагностике
заболеваний органов грудной клетки основными понятиями являются затемнение и
просветление.
Затемнением называют участок в грудной полости,
имеющий более высокую рентгеновскую плотность по сравнению с окружающей
легочной тканью и, следовательно, интенсивнее поглощающий рентгеновские лучи.
Затемнение может быть физиологическим и патологическим. Физиологические
затемнения образуют неизмененные органы и ткани организма человека, например
сердце, крупные сосуды, купола диафрагмы. Патологические затемнения отражают
изменения, возникающие в изучаемом органе вследствие различных патологических
процессов. Морфологическим субстратом затемнения может являться воспалительный
инфильтрат, опухоль, жидкость в плевральной полости и др. На
рентгенограммах-негативах затемнение выглядит как участок белого цвета.
Просветлением называют область в органе, имеющую
более низкую рентгеновскую плотность по сравнению с окружающими тканями и,
следовательно, хуже поглощающую рентгеновские лучи. На
рентгенограммах-негативах просветление выглядит как участок черного цвета.
Просветление также может быть физиологическим и патологическим. Примером
физиологического просветления является нормальная легочная ткань,
патологического - киста легкого, энфизема, пневмоторакс.
В диагностике патологии желудочно-кишечного
тракта, сосудов, мочевыделительной системы применяется термин «дефект
наполнения». Дефект наполнения возникает, когда какая-либо патологическая ткань
не позволяет контрастному веществу полностью заполнить просвет органа. В виде
дефектов наполнения визуализируются опухоли полых органов, атеросклеротические
бляшки сосудов, конкременты в мочеточнике и др.
6. Характеристика рентгеновского и гамма
излучения
Рентгеновское излучение -
электромагнитные волны
<#"606962.files/image005.gif">
Пример

В результате α-распада
элемент смещается на 2 клетки к началу таблицы Менделеева
<#"606962.files/image007.gif">
Правило смещения Содди для β −
-распада

Пример

После бета-минус-распада элемент
смещается на 1 клетку к концу таблицы Менделеева <#"606962.files/image010.gif">
Процесс позитронного распада всегда
конкурирует с электронным захватом
<#"606962.files/image011.gif">
Так как радиоактивное излучение состоит из
альфа-частиц, бета-частиц и гамма-квантов (т.е. ядер атома гелия, электронов и
гамма-квантов), то явление радиоактивности сопровождается потерей массы и
энергии ядра, атома и вещества в целом.
Доказательством того, что радиоактивное
излучение несет энергию, является опыт, показывающий, что при поглощении
радиоактивного излучения вещество нагревается.
Гамма-излучение (гамма-лучи) - вид
электромагнитного излучения
<#"606962.files/image012.gif">
Единицей измерения эквивалентной дозы является
Джоуль на килограмм. Она имеет специальное наименование Зиверт (Зв), один
Зиверт соответствует поглощенной дозе в 1 Грей (1 Дж/кг).
|
Весовые
множители излучения
|
|
Вид
излучения и диапазон энергий
|
Весовой
множитель
|
|
Фотоны
всех энергий
|
1
|
|
Электроны
и мюоны всех энергий
|
1
|
|
Нейтроны
с энергией < 10 КэВ
|
5
|
|
Нейтроны
от 10 до 100 КэВ
|
10
|
|
Нейтроны
от 100 КэВ до 2 МэВ
|
20
|
|
Нейтроны
от 2 МэВ до 20 МэВ
|
10
|
|
Нейтроны
> 20 МэВ
|
5
|
|
Протоны
с энергий > 2 МэВ (кроме протонов отдачи)
|
5
|
|
альфа-частицы,
осколки деления и другие тяжелые ядра
|
Эффективная доза (E, Эффективная
эквивалентная доза) - величина, используемая в радиационной защите
<#"606962.files/image013.gif">
где wt - тканевый весовой множитель,
а Ht -эквивалентная доза, поглощенная в ткани - t. Единица эффективной
эквивалентной дозы - Зиверт.
|
Значения
тканевых весовых множителей wt для различных органов и тканей.
|
|
Ткань
или орган
|
wt
|
Ткань
или орган
|
wt
|
|
Половые
железы
|
0.20
|
Печень
|
0.05
|
|
Красный
костный мозг
|
0.12
|
Пищевод
|
0.05
|
|
Толстый
кишечник
|
0.12
|
Щитовидная
железа
|
0.05
|
|
Легкие
|
0.12
|
Кожа
|
0.01
|
|
Желудок
|
0.12
|
Поверхность
костей
|
0.01
|
|
Мочевой
пузырь
|
0.05
|
Остальные
органы
|
0.05
|
|
Молочные
железы
|
0.05
|
|
|
15. Единицы измерения активности радионуклидов и
поглощенной дозы
Активность радионуклида (А). Равна отношению
числа самопроизвольных ядерных превращений в этом источнике за малый интервал
времени (dN) к величине этого интервала (dt) : A = dN/dt. (Количество ядер,
распадающихся в единицу времени (число распадов в секунду в радиоактивном
образце)). Единица активности в системе СИ - Беккерель (Бк). Внесистемная
единица - Кюри (Ки). Производные беккереля (Бк): Килобеккерель (кБк),
Мегабеккерель (мБк), Гегабеккерель (ГБ).
Поглощенная доза (D) - основная дозиметрическая
величина. Она равна отношению средней энергии dE, переданной ионизирующим излучением
веществу в элементарном объеме, к массе dm вещества в этом объеме: D = dE/dm
или количество энергии ионизирующего излучения, поглощенной единицей объема
облучаемого вещества (тканями организма). Единица поглощенной дозы - Грей (Гр, Gy).
1 Грэй равен поглощенной дозе излучения, при которой облученному веществу
массой 1 кг передается энергия любого ионизирующего излучения 1 Дж (1Гр = 1
Дж/кг). Внесистемная единица Рад определялась как поглощенная доза любого
ионизирующего излучения, равная 100 эрг на 1 грамм облученного вещества.
Мощность дозы - величина энергии, переданная
излучением веществу за единицу времени (Гр/c).
Действие ионизирующих излучений представляет
собой сложный процесс. Эффект облучения зависит от величины поглощенной дозы,
ее мощности, вида излучения, объема облучения тканей и органов. Для его
количественной оценки введены специальные единицы, которые делятся на
внесистемные и единицы в системе СИ. Сейчас используются преимущественно
единицы системы СИ. Ниже в таблице 10 дан перечень единиц измерения
радиологических величин и проведено сравнение единиц системы СИ и внесистемных
единиц.
|
Основные
радиологические величины и единицы
|
|
Величина
|
Наименование
и обозначение единицы измерения
|
Соотношения
между единицами
|
|
Внесистемные
|
Си
|
|
|
Активность
нуклида, А
|
Кюри
(Ки, Ci)
|
Беккерель
(Бк, Bq)
|
1
Ки = 3.7·1010Бк 1 Бк = 1 расп/с 1 Бк=2.7·10-11Ки
|
|
Экспозиционная
доза, X
|
Рентген
(Р, R)
|
Кулон/кг
(Кл/кг, C/kg)
|
1
Р=2.58·10-4 Кл/кг 1 Кл/кг=3.88·103 Р
|
|
Поглощенная
доза, D
|
Рад
(рад, rad)
|
Грей
(Гр, Gy)
|
1
рад-10-2 Гр 1 Гр=1 Дж/кг
|
|
Эквивалентная
доза, Н
|
Бэр
(бэр, rem)
|
Зиверт
(Зв, Sv)
|
1
бэр=10-2 Зв 1 Зв=100 бэр
|
|
Интегральная
доза излучения
|
Рад-грамм
(рад·г, rad·g)
|
Грей-
кг (Гр·кг, Gy·kg)
|
1
рад·г=10-5 Гр·кг 1 Гр·кг=105 рад·г
|
. Единицы измерения экспозиционной и поглощенной
дозы излучения. Соотношение с внесистемными единицами
Экспозиционная доза (X). В качестве
количественной меры рентгеновского и  -излучения принято
использовать во внесистемных единицах экспозиционную дозу, определяемую зарядом
вторичных частиц (dQ), образующихся в массе вещества (dm) при полном торможении
всех заряженных частиц : X = dQ/dm. Единица экспозиционной дозы - Рентген (Р).
Рентген - это экспозиционная доза рентгеновского и
-излучения принято
использовать во внесистемных единицах экспозиционную дозу, определяемую зарядом
вторичных частиц (dQ), образующихся в массе вещества (dm) при полном торможении
всех заряженных частиц : X = dQ/dm. Единица экспозиционной дозы - Рентген (Р).
Рентген - это экспозиционная доза рентгеновского и  -излучения,
создающая в 1куб.см воздуха при температуре О°С и давлении 760 мм рт.ст.
суммарный заряд ионов одного знака в одну электростатическую единицу количества
электричества. Экспозиционной дозе 1 Р соответствует 2.08·109 пар ионов.
-излучения,
создающая в 1куб.см воздуха при температуре О°С и давлении 760 мм рт.ст.
суммарный заряд ионов одного знака в одну электростатическую единицу количества
электричества. Экспозиционной дозе 1 Р соответствует 2.08·109 пар ионов.
Поглощенная доза (D) - основная дозиметрическая
величина. Она равна отношению средней энергии dE, переданной ионизирующим
излучением веществу в элементарном объеме, к массе dm вещества в этом объеме: D
= dE/dm или количество энергии ионизирующего излучения, поглощенной единицей
объема облучаемого вещества (тканями организма). Единица поглощенной дозы -
Грей (Гр, Gy). 1 Грэй
равен поглощенной дозе излучения, при которой облученному веществу массой 1 кг
передается энергия любого ионизирующего излучения 1 Дж (1Гр = 1 Дж/кг).
Внесистемная единица Рад определялась как поглощенная доза любого ионизирующего
излучения, равная 100 эрг на 1 грамм облученного вещества.
Мощность дозы - величина энергии, переданная
излучением веществу за единицу времени (Гр/c).
Действие ионизирующих излучений представляет
собой сложный процесс. Эффект облучения зависит от величины поглощенной дозы,
ее мощности, вида излучения, объема облучения тканей и органов. Для его
количественной оценки введены специальные единицы, которые делятся на внесистемные
и единицы в системе СИ. Сейчас используются преимущественно единицы системы СИ.
Ниже в таблице 10 дан перечень единиц измерения радиологических величин и
проведено сравнение единиц системы СИ и внесистемных единиц.
|
Основные
радиологические величины и единицы
|
Наименование
и обозначение единицы измерения
|
Соотношения
между единицами
|
|
Внесистемные
|
Си
|
|
|
Активность
нуклида, А
|
Кюри
(Ки, Ci)
|
Беккерель
(Бк, Bq)
|
1
Ки = 3.7·1010Бк 1 Бк = 1 расп/с 1 Бк=2.7·10-11Ки
|
|
Экспозиционная
доза, X
|
Рентген
(Р, R)
|
Кулон/кг
(Кл/кг, C/kg)
|
1
Р=2.58·10-4 Кл/кг 1 Кл/кг=3.88·103 Р
|
|
Поглощенная
доза, D
|
Рад
(рад, rad)
|
Грей
(Гр, Gy)
|
1
рад-10-2 Гр 1 Гр=1 Дж/кг
|
|
Эквивалентная
доза, Н
|
Бэр
(бэр, rem)
|
Зиверт
(Зв, Sv)
|
1
бэр=10-2 Зв 1 Зв=100 бэр
|
|
Интегральная
доза излучения
|
Рад-грамм
(рад·г, rad·g)
|
Грей-
кг (Гр·кг, Gy·kg)
|
1
рад·г=10-5 Гр·кг 1 Гр·кг=105 рад·г
|
. Виды радионуклидной диагностики.
Радиодиагностическая аппаратура
Все диагностические методы, включающие
использование радиоактивных веществ, подразделяют на две группы. Первые
предполагают введение радиоактивных веществ в организм человека (in vivo),
вторые - исследование биологических объектов (например, сыворотки крови) вне
его пределов (in vitro). Методы первой группы относятся к лучевой диагностике,
второй - лежат в основе некоторых лабораторных методов.
Основными методами радионуклидной индикации
патологических процессов при исследовании in vivo являются радиометрия,
радиография и сцинтиграфия.
Радионуклидные исследования In
VIVO:
Статические (дают характеристику анатомо-топографического
состояния исследуемого органа)
· Сцинтиграфия (визуальная регистрация
пространственного распределения РФП в исследуемом органе или системе)
Динамические (позволяют оценить функцию органа
или системы)
· Радиография, динамическая
сцинтиграфия
· Радиометрия (Клиническая,
лабораторная)
Основные показания к радионуклидному
исследованию: необходимость получения данных о функции и/или морфологии того
или иного органа.
Радиодиагностическая аппаратура:
. Радиометры.
. Радиографы
. Гамма-камеры:
• Планарная
• Однофотонный эмиссионный компьютерный
томограф
. Позитронный эмиссионный компьютерный томограф
Принципиальная блок-схема радиодиагностического
прибора

Детектор - преобразует ионизирующее излучение в
электрический сигнал;
Блок электроники - обеспечивает необходимые
манипуляции с электрическим сигналом;
Блок индикации - система представления данных
(цифровая, графическая или визуальная)
Фотоэлектрический умножитель -преобразует
световые вспышки в электрический сигнал и усиливает его.
Сцинтилляционный кристалл- преобразует энергию
гамма-квантов в оптическую вспышку (сцинтилляция);
Коллиматор -отграничивает поле видения,
обеспечивает высокое разрешение изображения;
Индикация гамма-излучения от введенного внутрь
организма человека РФП впервые в клинической практике была использована в 1927
г., когда Blumgard
и Weiss применили радон
для оценки гемодинамики у больных с сердечной недостаточностью. Наиболее
активно ядерная медицина стала развиваться после того, как в 1963 г. Н.-О. Anger
разработал гамма-камеру.
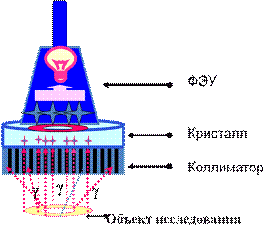
Ведущим конструкционным звеном гамма-камеры
является детектор, основу которого составляет сцинтилляционный кристалл. Наряду
с кристаллом составляющей частью детектора являются фотоэлектронный умножители
и коллиматор.
Сцинтиляционный кристалл представляет собой
прозрачный монокристалл (йодид натрия), в котором при прохождении через него
гамма-квантов и их торможении возникает вспышка или сцинтилляция.
Возникающие в сцинтилляционном кристалле
световые вспышки регистрируются фотоумножителем, переводящим световые сигналы в
электрические и усиливающим их. Это дает возможность определить расположение
сцинтилляций в сцинтилляционном кристалле и частоту их возникновения в любой
его точке. По этим данным формируется двухмерное проекционное изображение
распределения РФП в исследуемом биологическом объекте. Полученное изображение
может быть представлено в аналоговом или цифровом формате.
Коллиматор представляет собой свинцовую пластину
с мелкими параллельными отверстиями, ориентированными перпендикулярно плоскости
сцинтилляционного кристалла, то есть по ходу направления попадающих на него
гамма-квантов. Таким образом, коллиматор пропускает только гамма-кванты,
направляющиеся на сцинтилляционный кристалл строго под прямым углом, отсеивая
все остальные. Использование коллиматора позволяет улучшить качество
диагностического изображения.
. Методы радионуклидной диагностики
Все диагностические методы, включающие
использование радиоактивных веществ, подразделяют на две группы. Первые
предполагают введение радиоактивных веществ в организм человека (in vivo),
вторые - исследование биологических объектов (например, сыворотки крови) вне
его пределов (in vitro). Методы первой группы относятся к лучевой диагностике,
второй - лежат в основе некоторых лабораторных методов.
Основными методами радионуклидной индикации
патологических процессов при исследовании in vivo являются радиометрия,
радиография и сцинтиграфия.
Радиометрия - способ радионуклидной диагностики,
позволяющий получить информацию о распределении РФП в изучаемом органе в виде
рядов цифровых значений, расположенных на плоскости. Исторически это один из
первых способов радиоизотопной диагностики, и поэтому наиболее несовершенный.
Его существенным недостатком является сложность визуального восприятия
диагностической информации и следовательно ее интерпретации.
В настоящее время радиометрия без дополнения ее
другими радионуклидными способами визуализации не применяется.
Радиография - способ радионуклидной диагностики,
основанный на графической регистрации уровня радиоактивности над изучаемым
биологическим объектом в зависимости от времени. Примером радиографии может
служить кривая ренограммы, получаемая в процессе исследования функции почек -
динамической нефросцинтиграфии.
Сцинтиграфия. Радионуклидная сцинтиграфия
обеспечивает визуализацию исследуемого органа для его топографо-анатомической
характеристики и характера распределения в исследуемом объекте РФП. При
патологических процессах происходит либо повышение уровня радиоактивности над
изучаемым органом, либо его снижение, т.е. формирование или «горячего» или
«холодного» очага. Патологическое повышение интенсивности гамма-излучения лучше
всего определяется над органами, в которых в норме РФП не аккумулируется.
Снижение уровня радиоактивности легче всего зарегистрировать над органами, в
норме интенсивно поглощающими РФП. Поэтому радиофармпрепараты в зависимости от
характера их накопления в патологических очагах подразделяются на две группы.
К первой относят РФП для так называемой
позитивной визуализации патологических процессов. Примером РФП для «позитивной»
диагностики могут быть фосфатные комплексы, меченные 99mТс,
депонирующиеся в зоне инфаркта миокарда или меченые аутологичные лейкоциты в
очаге воспаления.
Другую группу составляют РФП для так называемой
негативной визуализации патологических процессов. Эти РФП в норме активно
накапливаются в изучаемом органе, поэтому отсутствие или снижение их
аккумуляции в органе расценивается как патология. Примером РФП для «негативной»
диагностики является 201Т1-хлорид, активно аккумулирующийся в миокарде
благодаря интенсивной гемоперфузии. При нарушении коронарного кровотока на
сцинтиграммах миокарда образуется дефект перфузии в виде участка отсутствия
аккумуляции РФП.
Планарная сцинтиграфия.При планарной
сцинтиграфии объекты визуализируются в какой-либо определенной плоскости, то
есть получать планарные изображения. Во время проведения планарной сцинтиграфии
детектор гамма-камеры располагается непосредственно над изучаемым органом.
Изменяя положение исследуемого или детектора гамма-камеры, можно получать
диагностические изображения нужного объекта в разных плоскостях. Исследование,
проведенное в двух взаимно перпендикулярных проекциях, дает пространственное
представление о распределении РФП в изучаемом органе. Планарная сцинтиграфия
широко применяется при исследовании скелета, щитовидной железой, легких и др.
В зависимости от целей исследования планарная
сцинтиграфия может использоваться в статическом и динамическом вариантах.
Статическая планарная сцинтиграфия выполняется в
течение определенного (как правило, длительного) промежутка времени, позволяет
получать изображение исследуемого органа и детально изучать особенности
распределения в нем РФП. Например, статическая сцинтиграфия используется для
определения локализации дистопированной почки, особенно в тех случаях, когда
это сделать с помощью других методов медицинской визуализации не удается.
Динамическая планарная сцинтиграфия позволяет
исследовать изменение уровня радиоактивности над изучаемым органом в
зависимости от времени и следовательно проводить детальную оценку его функции.
Например, с помощью динамической нефросцинтиграфии можно оценивать секреторную
и экскреторную функцию почек, в том числе при обструктивных процессах по ходу
органов мочевыделения.
Однофотонная эмиссионная компьютерная
томография. Одним из недостатков планарной сцинтиграфии является суммационный
эффект. Данная проблема суммационного эффекта решается с помощью однофотонной
эмиссионной компьютерной томографии (single photon emission computer
tomography) - ОЭКТ (SPECT).
ОЭК-томограф, как и компьютерный рентгеновский
томограф, предназначен для визуализации аксиальных срезов изучаемого органа.
Это становится возможным благодаря вращению детектора гамма-камеры вокруг
исследуемого объекта, что позволяет получать его многочисленные плоскостные
планарные изображения и специальным образом их суммировать с помощью
компьютерных технологий. В итоге воссоздаются необходимые для изучения
аксиальные срезы, а при необходимости реконструируются и срезы в других
плоскостях.
Позитронно-эмиссионная томография. Принципиально
другим способом радионуклидной диагностики является позитронно-эмиссионная
томография (positron emission tomography) - ПЭТ (PET). Эта методика
предполагает введение в организм человека РФП, испускающих бета+-излучение, или
позитроны. В качестве радионуклидов чаще всего используются 18F, 11C, 150, 13N.
Эти изотопы обладают коротким периодом физического полураспада, поэтому
отрицательный биологически эффект генерируемого ими бета+-излучения
минимальный. Каждый испускаемый РФП позитрон в организме человека начинает
взаимодействовать с ближайшим электроном. Поскольку позитроны и электроны
обладают одинаковой массой, но противоположными электрическими зарядами,
возникает их взаимоуничтожение (аннигиляция) с выделением аннигиляционных
гамма-квантов, распространяющихся в противоположных направлениях с энергией 511
кэВ. Эти гамма-кванты улавливаются специальными детекторами.
ПЭТ позволяет проводить точную количественную
оценку .концентрации радионуклидов в изучаемом органе и может использоваться
для тонкого изучения протекающих в нем метаболических процессов. В настоящее
время одним из развивающихся направлений ПЭТ является исследование углеводного
обмена с 18F-дезоксиглюкозой
(18FDG) благодаря тому, что данный РФП является метаболическим аналогом
обыкновенной глюкозы. Наибольшее распространение ПЭТ с F-дезоксиглюкозой нашла
в онкологии, поскольку в активно метаболи-зирующих опухолевых клетках с высоким
уровнем углеводного обмена она аккумулируется очень интенсивно. Другой областью
применения ПЭТ является кардиология, поскольку установлено, что
18F-дезоксиглюкоза хорошо включается в углеводный обмен миокарда и позволяет
определить степень его жизнеспособности.
19. Способы регистрации и диагностические
приборы в радионуклидной диагносике
Все диагностические методы, включающие
использование радиоактивных веществ, подразделяют на две группы. Первые
предполагают введение радиоактивных веществ в организм человека (in vivo),
вторые - исследование биологических объектов (например, сыворотки крови) вне
его пределов (in vitro). Методы первой группы относятся к лучевой диагностике,
второй - лежат в основе некоторых лабораторных методов.
Основными методами радионуклидной индикации
патологических процессов при исследовании in vivo являются радиометрия,
радиография и сцинтиграфия.
Радионуклидные исследования In
VIVO:
Статические (дают характеристику
анатомо-топографического состояния исследуемого органа)
· Сцинтиграфия (визуальная регистрация
пространственного распределения РФП в исследуемом органе или системе)
Динамические (позволяют оценить функцию органа
или системы)
· Радиография, динамическая сцинтиграфия
· Радиометрия (Клиническая,
лабораторная)
Основные показания к радионуклидному
исследованию: необходимость получения данных о функции и/или морфологии того
или иного органа.
Радиодиагностическая аппаратура:
. Радиометры.
.Радиографы
.Гамма-камеры:
• Планарная
• Однофотонный эмиссионный компьютерный
томограф
. Позитронный эмиссионный компьютерный томограф
Индикация гамма-излучения от введенного внутрь
организма человека РФП впервые в клинической практике была использована в 1927
г., когда Blumgard
и Weiss применили радон
для оценки гемодинамики у больных с сердечной недостаточностью. Наиболее
активно ядерная медицина стала развиваться после того, как в 1963 г. Н.-О. Anger
разработал гамма-камеру.
Ведущим конструкционным звеном гамма-камеры
является детектор, основу которого составляет сцинтилляционный кристалл. Наряду
с кристаллом составляющей частью детектора являются фотоэлектронный умножители
и коллиматор.
Сцинтиляционный кристалл представляет собой прозрачный
монокристалл (йодид натрия), в котором при прохождении через него гамма-квантов
и их торможении возникает вспышка или сцинтилляция.
Возникающие в сцинтилляционном кристалле
световые вспышки регистрируются фотоумножителем, переводящим световые сигналы в
электрические и усиливающим их. Это дает возможность определить расположение
сцинтилляций в сцинтилляционном кристалле и частоту их возникновения в любой
его точке. По этим данным формируется двухмерное проекционное изображение
распределения РФП в исследуемом биологическом объекте. Полученное изображение
может быть представлено в аналоговом или цифровом формате.
Коллиматор представляет собой свинцовую пластину
с мелкими параллельными отверстиями, ориентированными перпендикулярно плоскости
сцинтилляционного кристалла, то есть по ходу направления попадающих на него
гамма-квантов. Таким образом, коллиматор пропускает только гамма-кванты,
направляющиеся на сцинтилляционный кристалл строго под прямым углом, отсеивая
все остальные. Использование коллиматора позволяет улучшить качество
диагностического изображения.
Радиометрия - способ радионуклидной диагностики,
позволяющий получить информацию о распределении РФП в изучаемом органе в виде
рядов цифровых значений, расположенных на плоскости. Исторически это один из
первых способов радиоизотопной диагностики, и поэтому наиболее несовершенный.
Его существенным недостатком является сложность визуального восприятия
диагностической информации и следовательно ее интерпретации.
В настоящее время радиометрия без дополнения ее
другими радионуклидными способами визуализации не применяется.
Радиография - способ радионуклидной диагностики,
основанный на графической регистрации уровня радиоактивности над изучаемым
биологическим объектом в зависимости от времени. Примером радиографии может
служить кривая ренограммы, получаемая в процессе исследования функции почек -
динамической нефросцинтиграфии.
Сцинтиграфия. Радионуклидная сцинтиграфия
обеспечивает визуализацию исследуемого органа для его топографо-анатомической
характеристики и характера распределения в исследуемом объекте РФП.
Планарная сцинтиграфия.При планарной
сцинтиграфии объекты визуализируются в какой-либо определенной плоскости, то
есть получать планарные изображения. Во время проведения планарной сцинтиграфии
детектор гамма-камеры располагается непосредственно над изучаемым органом.
Изменяя положение исследуемого или детектора гамма-камеры, можно получать
диагностические изображения нужного объекта в разных плоскостях.
Однофотонная эмиссионная компьютерная томография.
Одним из недостатков планарной сцинтиграфии является суммационный эффект.
Данная проблема суммационного эффекта решается с помощью однофотонной
эмиссионной компьютерной томографии (single photon emission computer
tomography) - ОЭКТ (SPECT). ОЭК-томограф, как и компьютерный рентгеновский
томограф, предназначен для визуализации аксиальных срезов изучаемого органа.
Позитронно-эмиссионная томография. Принципиально
другим способом радионуклидной диагностики является позитронно-эмиссионная
томография (positron emission tomography) - ПЭТ (PET).
Эта методика предполагает введение в организм
человека РФП, испускающих бета+-излучение, или позитроны. В качестве
радионуклидов чаще всего используются 18F, 11C, 150, 13N.
. Принципы радионуклидной диагностики. РФП. Способ
получения изображения
Радиоизотопная (радионуклидная) диагностика- это
вид лучевой диагностики, основанный на регистрации излучения введенных в
организм радионуклидов и меченных соединений (радиофармпрепаратов) с целью
распознавания патологических состояний органов и систем.
Основной принцип радионуклидной диагностики
основан на избирательном депонировании радионуклидов и меченных соединений
(радиофармпрепаратов - РФП) в определенном органе или системе.
Суть его состоит в том, что после введения
меченого вещества оно распределяется по телу человека в зависимости от
функционирования его органов и систем. Регистрируя распределение, перемещение,
превращение и выведение из организма радиактивных индикаторов, врач получает
возможность судить об участии соответствующих элементов в биохимических и
физиологических процессах. Современная аппаратура позволяет зарегистрировать
ионизирующее излучение крайне малого количества радиоактивных соединений,
которые практически безвредны для организма исследуемого.
Радиоактивные фармацевтические препараты (РФП) -
химическое соединение, содержащие в своей молекуле радионуклид, которое
разрешено для введения человеку с диагностической или лечебной целью. РФП
представляют собой комплекс, состоящий из фармакологического препарата,
отражающего метаболизм исследуемого органа или системы, и радионуклида, который
играет роль метки и позволяет проследить распределение фармакологического
препарата в соответствующем органе. Поступая в организм человека, РФП
включается в физиологические или патофизиологические процессы, что в свою
очередь определяется локальным кровотоком и активностью метаболических
процессов. Это дает возможность получать диагностическую информацию о
функциональном состоянии изучаемой биологической системы (например, печени,
почек и др.). В этом заключается преимущество радионуклидных методов по
сравнению с другими средствами лучевой диагностики (рентгенологическими
методиками, КТ, УЗИ, МРТ), в основе которых лежит визуализация морфологических
характеристик изучаемого биологического объекта (формы, структуры, размеров,
плотности и др.). Индикация патологических процессов с помощью радионуклидных
методов основана на измерении уровня радиоактивности над изучаемым органом
относительно окружающих тканей.
В качестве примера распределения РФП в организме
человека в зависимости от его фармакокинетики можно привести накопление
пирофосфатных комплексов, меченных 99шТс, в костной ткани (99тТс-пирфотех,
99тТс-технефор), 201Т1-хлорида - в миокарде, мышцах, печени, почках, коллоидных
комплексов, меченных 99тТс, в ретикулоэндотелиальной системе (99тТс-технефит).
n Органотропные;
n Тропные к патологическому очагу;
n Без выраженной селективности.
Радионуклидная визуализация основана на
регистрации излучения, испускаемого находящимся внутри пациента радиоактивным
веществом. Таким образом, общее между рентген- и радионуклидной диагностикой -
использование ионизирующего излучения. РФП могут использоваться как в
диагностических, так и в терапевтических целях. Все они имеют в своем составе
радионуклиды - нестабильные атомы, спонтанно распадающиеся с выделением
энергии. Идеальный радиофармпрепарат накапливается только в органах и
структурах, предназначенных для визуализации. Накопление РФП может
обусловливаться, например, метаболическими процессами (молекула-носитель может
быть частью метаболической цепочки) либо локальной перфузией органа.
Возможность изучения физиологических функций параллельно с определением
топографо-анатомических параметров - главное преимущество радионуклидных
методов диагностики. Для визуализации используют радионуклиды, испускающие
гамма-кванты, так как альфа- и бета-частицы имеют низкую проникающую
способность в тканях.
Долгоживущий радионуклид - радионуклид с
периодом физического полураспада в несколько недель;
( 57Co;
125 I; 32P
и др.)
Среднеживущий радионуклид - радионуклид с
периодом физического полураспада в несколько дней;
(198Au; 111In; 131I; 99Mo; 201TL и
др.)
Короткоживущий радионуклид - радионуклид с
периодом физического полураспада в несколько часов;
(123I;
99mTc; 199TL;
и др.)
Ультракороткоживущий радионуклид - радионуклид с
периодом физического полураспада в несколько минут (18F,81mKr;
113mIn; 13N;
11C; 82Rb
и др.)
При оценке полученных сцинтиграфических
изображений применяется следующая терминология, характеризующая степень
накопления индикатора.
Повышенное накопление РФП в исследуемой области
обозначается как повышенная аккумуляция РФП, гиперфиксация РФП, «горячий» узел.
Примером гиперфиксации РФП служит повышенное включение остеотропного РФП в
новообразовании кости .
Пониженное накопление РФП в исследуемой области
обозначается как пониженная аккумуляция, гипофиксация РФП, «холодный» узел.
Примером ги-пофиксации РФП является зона инфаркта миокарда при проведении
перфузионной сцинтиграфии миокарда.
Особенностью сцинтиграфической диагностики
является возможность представления информации как в черно-белом, так и в
цветном режимах с использованием различных цветовых шкал. Выбранная цветовая
шкала, как правило, представлена на изображении и позволяет ориентироваться в
степени накопления индикатора.
. РФП. Короткоживущие радионуклиды, используемые
в качестве радиоактивной метки РФП
Радиоактивные фармацевтические препараты (РФП) -
химическое соединение, содержащие в своей молекуле радионуклид, которое
разрешено для введения человеку с диагностической или лечебной целью. РФП
представляют собой комплекс, состоящий из фармакологического препарата,
отражающего метаболизм исследуемого органа или системы, и радионуклида, который
играет роль метки и позволяет проследить распределение фармакологического
препарата в соответствующем органе. Поступая в организм человека, РФП
включается в физиологические или патофизиологические процессы, что в свою
очередь определяется локальным кровотоком и активностью метаболических
процессов. Это дает возможность получать диагностическую информацию о
функциональном состоянии изучаемой биологической системы (например, печени,
почек и др.). В этом заключается преимущество радионуклидных методов по
сравнению с другими средствами лучевой диагностики (рентгенологическими
методиками, КТ, УЗИ, МРТ), в основе которых лежит визуализация морфологических
характеристик изучаемого биологического объекта (формы, структуры, размеров,
плотности и др.). Индикация патологических процессов с помощью радионуклидных методов
основана на измерении уровня радиоактивности над изучаемым органом относительно
окружающих тканей.
В качестве примера распределения РФП в организме
человека в зависимости от его фармакокинетики можно привести накопление
пирофосфатных комплексов, меченных 99шТс, в костной ткани (99тТс-пирфотех,
99тТс-технефор), 201Т1-хлорида - в миокарде, мышцах, печени, почках, коллоидных
комплексов, меченных 99тТс, в ретикулоэндотелиальной системе (99тТс-технефит).
n Органотропные;
n Тропные к патологическому очагу;
n Без выраженной селективности.
Радионуклидная визуализация основана на
регистрации излучения, испускаемого находящимся внутри пациента радиоактивным
веществом. Таким образом, общее между рентген- и радионуклидной диагностикой -
использование ионизирующего излучения. РФП могут использоваться как в
диагностических, так и в терапевтических целях. Все они имеют в своем составе
радионуклиды - нестабильные атомы, спонтанно распадающиеся с выделением
энергии. Идеальный радиофармпрепарат накапливается только в органах и
структурах, предназначенных для визуализации. Накопление РФП может
обусловливаться, например, метаболическими процессами (молекула-носитель может
быть частью метаболической цепочки) либо локальной перфузией органа.
Возможность изучения физиологических функций параллельно с определением
топографо-анатомических параметров - главное преимущество радионуклидных
методов диагностики. Для визуализации используют радионуклиды, испускающие
гамма-кванты, так как альфа- и бета-частицы имеют низкую проникающую способность
в тканях.
Долгоживущий радионуклид - радионуклид с
периодом физического полураспада в несколько недель;
( 57Co;
125 I; 32P
и др.)
Среднеживущий радионуклид - радионуклид с
периодом физического полураспада в несколько дней;
(198Au; 111In; 131I; 99Mo; 201TL и
др.)
Короткоживущий радионуклид - радионуклид с
периодом физического полураспада в несколько часов;
(123I;
99mTc; 199TL;
и др.)
Ультракороткоживущий радионуклид - радионуклид с
периодом физического полураспада в несколько минут (18F,81mKr;
113mIn; 13N;
11C; 82Rb
и др.)
Для ПЭТ в качестве радионуклидов чаще всего
используются 18F, 11C, 150, 13N. Эти изотопы обладают коротким периодом
физического полураспада, поэтому отрицательный биологически эффект
генерируемого ими бета+-излучения минимальный.
. РФП. Требования к РФП
Радиоактивные фармацевтические препараты (РФП) -
химическое соединение, содержащие в своей молекуле радионуклид, которое
разрешено для введения человеку с диагностической или лечебной целью. РФП
представляют собой комплекс, состоящий из фармакологического препарата,
отражающего метаболизм исследуемого органа или системы, и радионуклида, который
играет роль метки и позволяет проследить распределение фармакологического
препарата в соответствующем органе. Поступая в организм человека, РФП
включается в физиологические или патофизиологические процессы, что в свою
очередь определяется локальным кровотоком и активностью метаболических
процессов. Это дает возможность получать диагностическую информацию о
функциональном состоянии изучаемой биологической системы (например, печени,
почек и др.). В этом заключается преимущество радионуклидных методов по
сравнению с другими средствами лучевой диагностики (рентгенологическими
методиками, КТ, УЗИ, МРТ), в основе которых лежит визуализация морфологических
характеристик изучаемого биологического объекта (формы, структуры, размеров,
плотности и др.). Индикация патологических процессов с помощью радионуклидных
методов основана на измерении уровня радиоактивности над изучаемым органом
относительно окружающих тканей.
n Органотропные;
n Тропные к патологическому очагу;
n Без выраженной селективности.
Радионуклидная визуализация основана на
регистрации излучения, испускаемого находящимся внутри пациента радиоактивным
веществом. Таким образом, общее между рентген- и радионуклидной диагностикой -
использование ионизирующего излучения. РФП могут использоваться как в
диагностических, так и в терапевтических целях. Все они имеют в своем составе
радионуклиды - нестабильные атомы, спонтанно распадающиеся с выделением
энергии. Идеальный радиофармпрепарат накапливается только в органах и
структурах, предназначенных для визуализации. Накопление РФП может
обусловливаться, например, метаболическими процессами (молекула-носитель может
быть частью метаболической цепочки) либо локальной перфузией органа.
Возможность изучения физиологических функций параллельно с определением
топографо-анатомических параметров - главное преимущество радионуклидных
методов диагностики. Для визуализации используют радионуклиды, испускающие
гамма-кванты, так как альфа- и бета-частицы имеют низкую проникающую
способность в тканях.
Долгоживущий радионуклид - радионуклид с
периодом физического полураспада в несколько недель; ( 57Co;
125 I; 32P
и др.)
Среднеживущий радионуклид - радионуклид с
периодом физического полураспада в несколько дней; (198Au;
111In; 131I;
99Mo; 201TL
и др.)
Короткоживущий радионуклид - радионуклид с
периодом физического полураспада в несколько часов; (123I;
99mTc; 199TL;
и др.)
Ультракороткоживущий радионуклид - радионуклид с
периодом физического полураспада в несколько минут (18F,81mKr;
113mIn; 13N;
11C; 82Rb
и др.)
Для ПЭТ в качестве радионуклидов чаще всего
используются 18F, 11C, 150, 13N. Эти изотопы обладают коротким периодом
физического полураспада, поэтому отрицательный биологически эффект
генерируемого ими бета+-излучения минимальный.
Требования, предъявляемые к РФП
Существуют общие требования, предъявляемые ко
всем диагностическим РФП:
· способность
испускать только гамма-излучение;
· энергия
испускаемых гамма-квантов должна находиться в пределах 50-600 кэВ (оптимальная
энергия -150 кэВ);
· отсутствие
химической биотоксичности в диагностических дозах;
· отсутствие
радиотоксичности в диагностических дозах.
Способность испускать гамма-излучение
Выбор РФП, сопровождающийся выделением
гамма-излучения, обусловлен наибольшей проникающей способностью гамма-квантов и
соответственно наименьшим биологическим эффектом.
Выбор диапазона энергии
Выбор диапазона энергии гамма-квантов обусловлен
особенностями регистрирующей аппаратуры. Радиоактивная метка радиофармпрепарата
должна обладать энергией гамма-фотонов в указанных выше пределах для наилучшей
визуализации патологических процессов. Поэтому в качестве радиоактивной метки
чаще всего используются 99mTc,
111In, 67Ga,
1231, 1311,199Т1,201Т1. Наиболее распространенная радиоактивная метка - 99mТс
- имеет практически идеальную энергию гамма-квантов (140 кэВ).
Отсутствие химической биотоксичности
Отсутствие химической биотоксичности в
диагностических дозах - требование, непременное как для РФП, так и для любого
фармакологического агента, применяемого в медицине.
Отсутствие радиотоксичности
Отсутствие радиотоксичности в диагностических
дозах - обязательное свойство всех РФП, использование которых строго
регламентируются Нормами радиационной безопасности. Радиотоксичность,
заключающаяся в отрицательных биологических эффектах ионизирующего излучения,
возникает при его воздействии на организм человека в дозах, превышающих
предельно допустимые.
Использование доз излучения, не превышающих
предельно допустимые, обеспечивается использованием РФП, обладающих необходимым
(небольшим) физическим периодом полураспада и необходимыми (небольшими)
биологическими и эффективными периодами полувыведения.
Физический период полураспада (Т1/2фИЗ) должен
составлять примерно 1/3 от продолжительности исследования, то есть от 10 минут
до нескольких часов. Например, у наиболее часто используемого изотопа 99тТс
период физического полураспада составляет 6 ч.
Другим фактором, определяющим лучевую нагрузку
при проведении радио-нуклидного исследования, является период биологического
полувыведения РФП из организма человека. Биологический период полувыведения
(Т1/26иол) представляет собой время, в течение которого активность радионуклида
уменьшается вдвое за счет выведения его биологическими средами. Чем короче этот
период, тем меньше радиоактивная метка задерживается в организме человека,
оказывая неблагоприятное биологическое воздействие. Кроме того, учитывается
период эффективного полувыведения (Т1/2эфф) - время, в течение которого
активность радионуклида уменьшается вдвое за счет физического полураспада и
биологического полувыведения.
. УЗИ. Принцип, преимущества метода
Ультрасонография - наиболее распространенный
метод получения визуальной информации о положении, структуре, размерах
внутренних органов и тканей человека, измерения скорости кровотока, основанный
на излучении ультразвуковых волн и регистрации их отражения (эха) от органов и
тканей. Для получения ультрасонографического изображения не требуется
использовать ионизирующее излучение, что является одним из основных достоинств
метода. В 1880 г. братья J. и P. Curie открыли пьезоэлектрический эффект,
благодаря которому электричество способно преобразовываться в ультразвук и
обратно. На основе этого явления был создан ультразвуковой датчик, генерирующий
и принимающий ультразвуковые волны. В настоящее время благодаря внедрению новых
технологий и ультразвуковой аппаратуры, кроме изучения состояния
паренхиматозных органов ультразвуковой метод (ультрасонография) широко
используется при исследовании желудка, кишечника, плевральной полости,
костно-суставной системы и др.
Физические основы ультрасонографии
Звук - это механическая продольная волна, в
которой колебания частиц находятся в той же плоскости, что и направление
распространения энергии. В отличие от электромагнитных волн звук может
распространяться только в определенной среде, поскольку вакуум является
препятствием для звуковых волн. Ультразвук - это звуковая волна, имеющая
частоту колебаний свыше 20 кГц. В лучевой диагностике используются
ультразвуковые волны с частотой в диапазоне 2-20 МГц, находящиеся выше пределов
слышимости для человека.
В основе всех ультразвуковых технологий лежит
пьезоэлектрический эффект, заключающийся в возникновении электрических зарядов
при механической деформации некоторых кристаллов, и обратно. В современном
ультразвуковом сканере ультразвуковые волны генерируются датчиком
(трансдьюсером), наиболее важной частью которого является один или несколько
пьезоэлектрических кристаллов. Эти кристаллы обладают двумя важными свойствами:
подача электрического потенциала на кристалл приводит к его механической
деформации, а механическое сжатие кристалла вызывает электрический потенциал.
Частота колебания кристалла зависит от частоты электрических импульсов и
толщины кристалла (чем тоньше кристалл, тем выше частота). Таким образом,
подавая электрический ток на пьезоэлектрический кристалл, получают его колебания,
которые распространяются в органы и ткани в виде ультразвука. Ультразвуковая
волна, проникая вглубь изучаемого объекта, доходит до границ тканей с разной
акустической плотностью и начинает частично отражаться. Акустическое эхо
улавливается датчиком, в котором отраженная ультразвуковая волна возбуждает
колебания пьезоэлектрического кристалла. Вследствие этого пьезоэлектрический
кристалл генерирует электрические сигналы, которые обрабатываются компьютером.
Таким образом, датчик является и источником, и приемником отраженных от тканей
ультразвуковых волн. Он передает ультразвуковой импульс , а оставшееся время
датчик работает как приемник, ожидая возвращения эхосигналов.
Интенсивность ультразвука постепенно уменьшается
по мере прохождения через органы и ткани. Общая потеря интенсивности
ультразвука называется ослаблением. Основной причиной ослабления является
переход энергии ультразвуковой волны в тепловую энергию, которая поглощается
тканями. Причем чем выше частота ультразвука, тем больше его ослабление вследствие
поглощения тканями. Часть ультразвуковой волны, которая не поглотилась, может
быть рассеяна или отражена тканями в виде эха. Чем выше разность акустического
сопротивления тканей, от границы которых отражается ультразвуковая волна, тем
сильнее эхо.
Формирование ультрасонографического изображения:
изображение может быть динамичным (на экране УЗ-сканера, в масштабе «реального
времени») или статичным (на экране УЗ-сканера и твердых носителях). Статичное
изображение называется эхограммой, или сонограммой.
Существует несколько разновидностей
ультрасонографических изображений в зависимости от использования того или иного
режима. Однако все они основываются на визуализации эха, отраженного от
изучаемого объекта. Любое возвращающееся к датчику УЗ-сканера эхо генерирует в
нем электрический сигнал, сила (амплитуда) которого прямо пропорциональна силе
эха. В практической работе используются М- и В-режимы визуализации эха, а также
допплеровские режимы.
М-режим. На изображении, выполненном в М-режиме
(«М» от motion движение), ось (Y) глубины изучаемого объекта ориентируется
вертикально, а на горизонтальной оси (X) визуализируется расположение
отраженных эхоимпульсов в определенные промежутки времени. В М-режиме
эхосигналы представлены в виде точек с яркостью, пропорциональной силе эха. Эти
точки перемещаются по экрану УЗ-сканера слева направо, создавая тем самым
кривые, показывающие изменение положения отражающих структур с течением
времени. Данный метод особенно популярен в кардиологии, поскольку позволяет
оценивать подвижные структуры .
В-режим. Наиболее широко распространен в
ультразвуковой диагностике. Данный режим позволяет получать двухмерное
изображение, которое представляет собой томографический срез тела пациента.
Яркость каждой точки на изображении в В-режиме изменяется в зависимости от силы
отраженного эха. Таким образом, на изображениях в М- и В-режимах интенсивность
эха, уловленного датчиком УЗ-сканера, кодируется оттенками серого цвета. Для
этого используется серая шкала, количество оттенков серого цвета которой
достигает 256 градаций. В-режим применяется
для диагностики состояний паренхиматозных и
полых органов, головного мозга, сердца, мягких тканей и др.
Во время исследования ультразвуковая картина
постоянно изменяется вследствие дыхательных движений, перемещения содержимого
кишечника, пульсации сосудов.
Допплеровские режимы - можно проводить измерение
скорости кровотока. Эффект Допплера - это изменение частоты и длины волны,
наблюдаемое при движении источника волн относительно их приемника. Поэтому
ультразвуковая волна, отражаясь от движущихся объектов (крови в сосудах),
изменяет свою частоту. Следовательно по величине изменения частоты эха
относительно ультразвуковой волны, генерируемой датчиком, можно определять
направление и скорость кровотока в сосуде. Так, если кровь в сосуде движется в
сторону датчика, частота волны эха превышает частоту первоначального
ультразвука. При движении крови в направлении от датчика частота отраженного
эха, напротив, ниже ультразвука, испускаемого трансдъюсером.
Разность между излучаемой и отраженной частотой
называется допплеровским частотным сдвигом, или допплеровским сдвигом, или
допплеровской частотой. Данный частотный сдвиг прямо пропорционален скорости
кровотока. Большинство УЗ-сканеров непрерывно измеряет допплеровский сдвиг и
автоматически преобразует полученное значение в относительную скорость
кровотока.
Существует два принципиально различных варианта
излучения и приема ультразвука при работе в допплеровском режиме:
непрерывноволновой (CW) и импульсный (PD). В неперывноволновом режиме
ультразвуковые волны непрерывно излучаются одним кристаллом, а эхо принимается
другим. Данный метод позволяет производить измерение больших скоростей, но с
его помощью невозможно определять скорость на заданной глубине. В импульсном режиме
один и тот же кристалл и излучает, и воспринимает ультразвук. По величине
интервала времени между излучаемым импульсом и регистрируемым эхом можно
определять глубину расположения изучаемого объекта. Данный метод позволяет
выполнять измерение скорости потока на заданной глубине, но только в малых
объемах.
Наиболее часто используются так называемые
дуплексные сканеры, объединяющие в себе ультрасонографию в режиме «реального
времени» и импульсную допплеровскую сонографию.
Дальнейшим развитием дуплексного сканирования
является цветовое допплеровское картирование (ЦДК), суть которого заключается в
наложении цветовых оттенков, кодирующих скорость кровотока, на изображение в
В-режиме. При ЦДК неподвижные ткани изображаются оттенками серой шкалы, а
сосуды - цветовой (оттенками синего, красного, желтого и зеленого цветов в
зави¬симости от относительной скорости кровотока). Сканирование с ЦДК позволяет
оценить степень кровоснабжения исследуемых органов, что имеет большое значение
для диагностики ишемии, острого воспалительного процесса, опухолей и др.
В настоящее время созданы УЗ-сканеры с
использованием «тканевой гармоники». Она представляет собой систему обработки
ультразвукового сигнала, которая позволяет оценивать структуру изучаемой ткани
практически на уровне морфологических изменений. Новые ультразвуковые
технологии дают возможность выполнять трехмерные реконструкции органов, что
особенно востребовано в акушерской, а также при определении места пункции
патологических образований.
Основные термины, используемые в ультразвуковой
диагностике
В зависимости от акустического сопротивления
ткани организма человека визуализируются в разных оттенках серой шкалы. Ткани,
имеющие низкое акустическое сопротивление, хорошо проводят ультразвуковые
волны, соответственно плохо их отражают и обозначаются как анэхогенные или
гипоэхогенные структуры. Анэхогенные ткани на экране сканера или на сонограммах
представлены черным цветом, а гипоэхогенные ткани - черно-серым оттенком.
Ткани, обладающие высоким акустическим сопротивлением и хорошо отражающие эхо,
обозначаются как эхогенные (гиперэхогенные) и выглядят в виде светлых или
ярко-белых структур. Примером анэхогенных образований является жидкость (кровь,
моча, желчь), гиперэхогенных - конкременты, кальцинаты, воздух, костные структуры.
При ультразвуковой визуализации некоторых
гиперэхогенных объектов возникает эффект акустической тени. Он заключается в
том, что ультразвуковая волна, дойдя до гиперэхогенного образования, отражается
от него практически полностью и почти не проникает в ткани, лежащие глубже.
Поэтому за гиперэхогенным образованием возникает направленная в глубину тканей
гипо- или анэхогенная полоса (акустическая тень) .
Напротив, за анэхогенными объектами (например
жидкостным образованием) возникает эффект дистального псевдоусиления
эхосигнала. Визуально он представляет собой гиперэхогенную полоску,
направленную в сторону глубже расположенных тканей. Данный эффект возникает
вследствие практически полного проведения ультразвуковой волны анэхогенным
образованием без потери энергии и более равномерным уменьшением энергии
ультразвукового сигнала в смежных тканях. Поэтому вся энергия ультразвукового
сигнала концентрируется за анэхогенным объектом в виде дистального
псевдоусиления.
. Острая лучевая болезнь. Клинические формы. Зависимость
клинических форм от дозы
ОЛБ - вид терапевтической травмы, возникающей
при однократном (до 4-х суток) облучении в дозе 100 и более рад,
характеризующаяся панцитопенией, полисиндромностью и чекой периодичностью.
Имеются 5 факторов возникновения ОЛБ:
1. внешнее облучение
(проникающая радиация или аппликация радиоактивных веществ
<http://ru.wikipedia.org/wiki/%D0%A0%D0%B0%D0%B4%D0%B8%D0%BE%D0%B0%D0%BA%D1%82%D0%B8%D0%B2%D0%BD%D1%8B%D0%B9_%D1%8D%D0%BB%D0%B5%D0%BC%D0%B5%D0%BD%D1%82>)
. относительно равномерное
облучение (колебания поглощенной дозы
<http://ru.wikipedia.org/wiki/%D0%9F%D0%BE%D0%B3%D0%BB%D0%BE%D1%89%D0%B5%D0%BD%D0%BD%D0%B0%D1%8F_%D0%B4%D0%BE%D0%B7%D0%B0>
разными участками тела не превышает 100 %)
. гамма-облучение (волновое)
. доза более 1 Гр
. короткое время облучения
Патогенез
<http://ru.wikipedia.org/wiki/%D0%9F%D0%B0%D1%82%D0%BE%D0%B3%D0%B5%D0%BD%D0%B5%D0%B7>
Выделяют 6 линий патогенеза ОЛБ:
1. радиационная токсемия -
действие радиотоксинов <http://ru.wikipedia.org/wiki/%D0%A0%D0%B0%D0%B4%D0%B8%D0%BE%D1%82%D0%BE%D0%BA%D1%81%D0%B8%D0%BD%D1%8B>
и продуктов радиолиза
<http://ru.wikipedia.org/wiki/%D0%A0%D0%B0%D0%B4%D0%B8%D0%BE%D0%BB%D0%B8%D0%B7>
воды <http://ru.wikipedia.org/wiki/%D0%92%D0%BE%D0%B4%D0%B0> на организм
<http://ru.wikipedia.org/wiki/%D0%9E%D1%80%D0%B3%D0%B0%D0%BD%D0%B8%D0%B7%D0%BC>;
лежит в основе клиники начального периода ОЛБ (симптомы интоксикации
<http://ru.wikipedia.org/wiki/%D0%A2%D0%BE%D0%BA%D1%81%D0%B8%D0%BA%D0%BE%D0%B7>)
. цитостатический эффект -
потеря способности стволовых клеток
<http://ru.wikipedia.org/wiki/%D0%A1%D1%82%D0%B2%D0%BE%D0%BB%D0%BE%D0%B2%D0%B0%D1%8F_%D0%BA%D0%BB%D0%B5%D1%82%D0%BA%D0%B0>
к делению
<http://ru.wikipedia.org/wiki/%D0%94%D0%B5%D0%BB%D0%B5%D0%BD%D0%B8%D0%B5_%D0%BA%D0%BB%D0%B5%D1%82%D0%BA%D0%B8>;
лежит в основе агранулоцитарного
<http://ru.wikipedia.org/wiki/%D0%90%D0%B3%D1%80%D0%B0%D0%BD%D1%83%D0%BB%D0%BE%D1%86%D0%B8%D1%82%D1%8B>,
геморрагического
<http://ru.wikipedia.org/wiki/%D0%93%D0%B5%D0%BC%D0%BE%D1%80%D1%80%D0%B0%D0%B3%D0%B8%D1%87%D0%B5%D1%81%D0%BA%D0%B0%D1%8F_%D0%BB%D0%B8%D1%85%D0%BE%D1%80%D0%B0%D0%B4%D0%BA%D0%B0>
и анемического
<http://ru.wikipedia.org/wiki/%D0%90%D0%BD%D0%B5%D0%BC%D0%B8%D1%8F>
синдромов
<http://ru.wikipedia.org/wiki/%D0%A1%D0%B8%D0%BD%D0%B4%D1%80%D0%BE%D0%BC>;
. радиационный капиллярит
<http://ru.wikipedia.org/wiki/%D0%9A%D0%B0%D0%BF%D0%B8%D0%BB%D0%BB%D1%8F%D1%80>
(при облучении более 7 Гр)
. функциональные расстройства
(нарушение нейрогуморальной регуляции
<http://ru.wikipedia.org/w/index.php?title=%D0%9D%D0%B5%D0%B9%D1%80%D0%BE%D0%B3%D1%83%D0%BC%D0%BE%D1%80%D0%B0%D0%BB%D1%8C%D0%BD%D0%B0%D1%8F_%D1%80%D0%B5%D0%B3%D1%83%D0%BB%D1%8F%D1%86%D0%B8%D1%8F&action=edit&redlink=1>
ведет к развитию вегетативно-сосудистых кризов
<http://ru.wikipedia.org/wiki/%D0%92%D0%B5%D0%B3%D0%B5%D1%82%D0%BE%D1%81%D0%BE%D1%81%D1%83%D0%B4%D0%B8%D1%81%D1%82%D0%B0%D1%8F_%D0%B4%D0%B8%D1%81%D1%82%D0%BE%D0%BD%D0%B8%D1%8F>)
. склерозирование
<http://ru.wikipedia.org/wiki/%D0%A1%D0%BA%D0%BB%D0%B5%D1%80%D0%BE%D0%B7>
(замещение функциональной ткани <http://ru.wikipedia.org/wiki/%D0%A2%D0%BA%D0%B0%D0%BD%D1%8C_%28%D0%B1%D0%B8%D0%BE%D0%BB%D0%BE%D0%B3%D0%B8%D1%8F%29>
органов
<http://ru.wikipedia.org/wiki/%D0%9E%D1%80%D0%B3%D0%B0%D0%BD_%28%D0%B1%D0%B8%D0%BE%D0%BB%D0%BE%D0%B3%D0%B8%D1%8F%29>
на соединительную <http://ru.wikipedia.org/wiki/%D0%A1%D0%BE%D0%B5%D0%B4%D0%B8%D0%BD%D0%B8%D1%82%D0%B5%D0%BB%D1%8C%D0%BD%D0%B0%D1%8F_%D1%82%D0%BA%D0%B0%D0%BD%D1%8C>)
. малигнизация
<http://ru.wikipedia.org/wiki/%D0%9C%D0%B0%D0%BB%D0%B8%D0%B3%D0%BD%D0%B8%D0%B7%D0%B0%D1%86%D0%B8%D1%8F>
(следствие онкомутагенного
<http://ru.wikipedia.org/wiki/%D0%9C%D1%83%D1%82%D0%B0%D1%86%D0%B8%D0%BE%D0%BD%D0%BD%D0%B0%D1%8F_%D1%82%D0%B5%D0%BE%D1%80%D0%B8%D1%8F_%D0%BA%D0%B0%D0%BD%D1%86%D0%B5%D1%80%D0%BE%D0%B3%D0%B5%D0%BD%D0%B5%D0%B7%D0%B0>
влияния радиации)
Классификация
Выделяют 5 клинических форм ОЛБ в зависимости от
дозы облучения:
1. костномозговая
<http://ru.wikipedia.org/wiki/%D0%9A%D0%BE%D1%81%D1%82%D0%BD%D1%8B%D0%B9_%D0%BC%D0%BE%D0%B7%D0%B3_%D1%87%D0%B5%D0%BB%D0%BE%D0%B2%D0%B5%D0%BA%D0%B0>
(1-10 Гр)
. кишечная
<http://ru.wikipedia.org/wiki/%D0%9A%D0%B8%D1%88%D0%B5%D1%87%D0%BD%D0%B8%D0%BA>
(10-20 Гр)
. токсемическая (сосудистая)
(20-80 Гр)
. церебральная (80-120 Гр).
По особенностям клинической картины обозначается как молниеносная или острейшая
лучевая болезнь
Костномозговая форма ОЛБ (КМ ОЛБ)
КМ ОЛБ - единственная форма ОЛБ, которая имеет
периоды и степени тяжести.
Степени тяжести КМ ОЛБ (в зависимости от дозы
облучения):
1. лёгкая (1-2 Гр)
2. среднетяжёлая (2-4 Гр)
. тяжёлая (4-6 Гр)
. крайне тяжёлая (более 6 Гр)
Периоды КМ ОЛБ:
. начальный (первичной реакции) - Начинается
с момента действия радиации и длится от 1 до 5 дней, длительность зависит от
дозы и высчитывается по формуле: степень тяжести + (1) = … суток
Патогенетическая основа - радиационная токсемия.
Основное клиническое проявление - интоксикация. Выделяют 5 опорных симптомов
начального периода, являющихся клиническими критериями определения степени
тяжести (так как они коррелируют с дозой): рвота, головная боль, слабость,
температура, гиперемия кожи(с ростом степени тяжести усиливается выраженность
симптомов)
2. мнимого благополучия - не
бывает при крайне тяжёлой степени КМ ОЛБ!Субъективная симптоматика отсутствует.
Объективно - бессимптомные изменения в крови
<http://ru.wikipedia.org/wiki/%D0%9A%D1%80%D0%BE%D0%B2%D1%8C>, по
некоторым из которых можно определить степень тяжести ОЛБ: Лимфоциты
<http://ru.wikipedia.org/wiki/%D0%9B%D0%B8%D0%BC%D1%84%D0%BE%D1%86%D0%B8%D1%82%D1%8B>
(Г/л) на 2-4 день: 1ст.- больше1, 2 ст. - 0,5-1, 3ст. - 1-0,4, 4 ст. - меньше
1. Лейкоциты
<http://ru.wikipedia.org/wiki/%D0%9B%D0%B5%D0%B9%D0%BA%D0%BE%D1%86%D0%B8%D1%82%D1%8B>
(Г/л) на 7-9 день 1ст.- больше3, 2 ст. - 2-3, 3ст. - 1-2, 4 ст. - меньше 1.
Тромбоциты <http://ru.wikipedia.org/wiki/%D0%A2%D1%80%D0%BE%D0%BC%D0%B1%D0%BE%D1%86%D0%B8%D1%82%D1%8B>
(Г/л)на 18-20 день 1ст.- больше80, 2 ст. - меньше 80, 3ст. и 4ст.- период
разгара
. разгара Выражается в 8
клинических синдромах:агранулоцитоз, геморрагический синдром, анемический
синдром, оральный синдром, кишечный синдром, поздний радиационный гепатит
<http://ru.wikipedia.org/wiki/%D0%93%D0%B5%D0%BF%D0%B0%D1%82%D0%B8%D1%82>,
синдром радиационной кахексии
<http://ru.wikipedia.org/wiki/%D0%9A%D0%B0%D1%85%D0%B5%D0%BA%D1%81%D0%B8%D1%8F>,
синдром инфекционных осложнений, синдром сердечно-сосудистых осложнений,
. восстановления
. Хроническая лучевая болезнь. Клинические формы
ХЛБ - общее длительно текущее заболевание,
которое развивается в результате длительного многократного воздействия
ионизирующих излучений. Воздействие радиации осуществляется в относительно
малых (разовых) дозах, заметно превышающих предельно допустимые. ХЛБ может
возникать как в военных условиях, так и в условиях профессионального облучения
при грубом нарушении правил техники безопасности.
Основные симптомы и течение ХЛБ зависят от
суммарной дозы облучения, характера распределения поглощенной дозы, а так же от
индивидуальной радиочувствительности организма.
варианта ХЛБ в соответствии с условиями лучевого
воздействия на организм. Первый - характеризуется внешним относительно
равномерным длительным воздействием радиации. Второй - включает случаи
хронической лучевой болезни от внешнего и внутреннего облучения, отличающиеся
избирательным местным воздействием излучений на органы и ткани. Третий вариант
ХЛБ охватывает сочетанные формы, характеризующиеся различным сочетанием общего
и местного лучевого воздействия. Наиболее полная развернутая симптоматология
заболевания наблюдается при первом основном варианте.
ХЛБ характеризуется постепенным развитием,
длительным упорным течением и медленным восстановлением нарушенных функций.
Заболевания делиться на три периода: период формирования болезни,
восстановительный период, период отдаленных осложнений и последствий
Для условий хронического облучения пока не
установлено достаточно точного соотношения между полученной суммарной дозой
облучения и тяжестью течения заболевания. При суммарной дозе меньше 1-1,5 Грей
отчетливые клинические формы не развиваются, при суммарной дозе свыше 4-5 Грей
формируются тяжелые формы хронической лучевой болезни.
Основные симптомы заболевания
Заболевание развивается обычно через 2-5 лет от
начала лучевого воздействия. Симптомы болезни появляются и прогрессируют
постепенно. При развернутых формах заболевание проявляется в виде изменения
функции центральной нервной системы, угнетения кроветворения и кровоточивости.
Нередко наблюдаются угнетение функций желудка и кишечника, снижение функции
эндокринных желез, трофические кожные нарушения и ногтевых пластинок,
облысение.
Хроническую лучевую болезнь по тяжести
заболевания принято делить на легкую (I степень), среднюю (II степень) и
тяжелую (III степень).
ХЛБ I степени (легкой) характеризуются
симптомами астении - повышенной утомляемостью, раздражительностью, снижением
работоспособности, нередко ухудшение памяти, сна(чуткий сон). Беспокоят тупые
головные боли. Встречаются жалобы на ухудшение аппетита. Объективные симптомы
немногочисленны и выражены слабо. Часто обнаруживаются местная потливость,
расстройства слизистой оболочки носоглотки. Признаков органических изменений
внутренних органов не обнаруживается, но небольшие функциональные сдвиги
особенно в системе пищеварения возникают довольно часто. При этой форме
заболевания система крови изменяется мало. Содержание эритроцитов и
гемоглобина, как правило, оказывается нормальным. На этой стадии заболевание
отличается благоприятным течением, и практически клиническое выздоровление, как
правило, может наступить в относительно короткие сроки (7-8 недель).
ХЛБ средней тяжести (II степень) характеризуется
развернутой разнообразной симптоматикой. Кроме симптомов астении, при этой
форме заболевания возникают кровоточивость, различные трофические расстройства,
изменения функции внутренних органов. Отличительной особенностью клинического
проявления является угнетение функции системы крови. Жалобы многочисленные и
выражены резче.
Заболевание протекает упорно, годами, с
нередкими обострениями, вызываемыми различными неблагоприятными
неспецифическими воздействиями (инфекции, переутомление и др.). Больные
нуждаются в многократном стационарном и санаторном лечении, чаще заболевание
заканчивается неполным выздоровлением.
Тяжелая степень лучевой болезни характеризуется
резким угнетением кроветворения с выраженным геморрагическим синдромом,
отмечаются органическими поражениями центральной нервной системы и внутренних
органов, глубокими обменными и трофическими расстройствами, нередко развиваются
инфекционные осложнения. Заболевание отличается прогрессирующим течением и
нередко заканчивается летальным исходом в результате инфекционных или
геморрагических осложнений. Может, однако, наступить и неполная
клинико-гематологическая ремиссия.
Принципы лечения и профилактики заболевания.
Лечение должно быть комплексным, индивидуальным, по возможности, ранним.
Безусловным требованием является прекращение контакта с источниками
ионизирующих излучений. Основным условием профилактики хронической лучевой
болезни является точное соблюдение правил техники безопасности и
соответствующий дозиметрический контроль за работающими с источниками
ионизирующих излучений.