Внутренняя картина болезни
Курсовая
работа
Внутренняя картина болезни
Введение
В отечественно
психологии существует заложенная А.Р. Лурия традиция исследования внутренней
картины болезни.
Изучение проблемы
внутренней картины болезни при различных заболеваниях обусловлено
необходимостью учета роли личности в развитии, течении и исходе заболевания,
характера изменений личности в условиях болезни, что имеет большое значение для
правильного и своевременного решения вопросов диагностики и лечения, а также
для адекватного построения реабилитационных мероприятий одним из направлений
которых является психотерапевтическая коррекция искаженного субъективного
отражения больным проявлений своего заболевания.
Тема актуальна для
дипломированной медицинской сестры, которая планирует заниматься сестринским
уходом и организовывать сестринский уход в лечебно-профилактических
учреждениях.
Цель работы: сбор
литературного материала по теме и представление его в графическом виде.
Задачи:
1. Подбор литературы по теме.
. Сделать литературный обзор
по теме.
. Представить собранный
материал в графической форме.
. Представить собранный
материал в наглядной форме возможной для презентации.
. Оформление курсовой
работы.
1.
Теоретическая часть
.1
Понятие внутренней картины болезни и ее диагностика
Беседуя с
пациентом, собирая информацию о болезни, обсуждая тактику лечения, не следует
забывать, что врач и пациент рассматривают недуг с различных позиций. Это часто
становится препятствием в достижении взаимопонимания, приводит к
неудовлетворенности результатами лечения, а иногда и к ухудшению состояния
здоровья.
Позиция больного
отличается тем, что только он испытывает те ощущения (боли, неудобство, зуд),
которые вызываются болезнью. Кроме того, он не может относиться к болезни
равнодушно, поскольку чувствует угрозу и ущемление его базовых потребностей.
Каждый пациент также имеет свой уникальный жизненный опыт, индивидуальный багаж
знаний, выработанных в юности убеждений и заблуждений, набор привычных
стратегий преодоления стресса. Все это заставляет его сформировать свою
собственную позицию по отношению к расстройствам здоровья, которую мы называем
внутренней картиной болезни.
Внутренняя
картина болезни - это сугубо
индивидуальная система ощущений, эмоциональных переживаний и мыслей (суждений),
определяющих отношение больного к нарушению здоровья и связанное с ним
поведение. (Тюльпин Ю.Г. 2004 г.)
Понятие «внутренняя
картина болезни» ввел известный российский терапевт Роман Альбертович Лурия
(1874-1944), который отталкивался от работ А. Гольдшейдера об «аутопластической
картине болезни». Эти авторы пытались, с одной стороны, подчеркнуть
субъективизм восприятия человеком своей болезни, ее опасности и последствий, а
с другой - обратить внимание на то влияние, которое психологическое отношение к
болезни оказывает на ее течение. Р.А. Лурия призывал к осторожности как в
оценке жалоб больных, так и в обсуждении с пациентом его заболевания, поскольку
неточное, окрашенное субъективными эмоциями восприятие слов врача может
ухудшить состояние пациента и даже стать причиной психического расстройства
(ятрогении). Внутренняя (аутопластическая) картина болезни противопоставляется
аллоплластической картине расстройства, суммирующей ее объективные проявления,
которые можно исследовать с помощью специальных медицинских методов и приборов.
Аллопластическая
картина - это объективные признаки болезни,
вызванные ею функциональные и органические изменения; темп болезни, ее
динамика, прогноз, эффективность терапии. Проявления аллопластической картины
болезни также могут привести к изменению психики больного; чаще всего тяжелые
заболевания приводят к астенизации (утомляемость, раздражительная слабость,
бессонница, ухудшение памяти и внимания и пр.). Еще более тяжелые и
остропротекающие процессы могут сопровождаться помрачением сознания (делирий,
аменция, оглушенность).
Психическую
индивидуальность пациента определяет аутопластическая картина болезни,
что является надстройкой над аллопластическим базисом. Именно особенности
аутопластической картины болезни требуют вмешательства психолога и / или
психотерапевта, диктуют необходимость создания вокруг больного определенной
психотерапевтической среды с непременным участием медработника среднего звена.
Объективная (аллопластическая) и субъективная (аутопластическая) оценки тяжести
болезни совпадают редко.
Необходимость
внимания к душе пациента подчеркивалось многими именитыми клиницистами, начиная
с Гиппократа, который утверждал, что такой подход приближает целителя к Богу.
«Симптомы,
ощущения, страдания, расстройства следует анализировать с той же тщательностью,
с которой исследуется химическое тело», - утверждал французский психофизиолог
Лабори, основоположник применения гибернации и первооткрыватель аминазина,
совершившего переворот в психиатрии. Русский врач А.Ф. Билибин говорил, что деятельность
врача течет между двух скал - сердцем и разумом (пациента). И. Харди (1981),
автор капитального исследования «Врач, медсестра больной», называл невнимание к
переживаниям пациента «медицинской скотомой» (слепым пятном). При недооценке
личности пациента медработник становится придатком инструмента (в современных
условиях - компьютера); игнорируются основные тезисы медицины лечить не
болезнь, а больного; учитывать единство сомы и психики
1.2
Аутопластическая картина болезни
Сенситивный
уровень предполагает наличие болезненных
ощущений (слабость, тошнота, головокружение, боль и пр.). Важно понимать, что
для каждого человека характерен свой индивидуальный порог восприятия.
Одинаковые изменения во внутренних органах могут сопровождаться у разных пациентов
совершенно несхожими ощущениями. Достаточно упомянуть, что родильницы очень
по-разному описывают болевые ощущения во время родов, некоторые заявляют, что
не почувствовали почти ничего неприятного. Назначаемые лекарства (анальгетики)
могут существенно повлиять на болезненные ощущения и на время изменить
отношение человека к расстройству. Так, больные с инфарктом миокарда,
напуганные внезапной болью и испытывающие страх за свою жизнь, часто становятся
излишне беспечными после назначения обезболивающих, считают, что опасность
миновала, перестают выполнять требования врачей. Иногда болезнь протекает без
очевидных ощущений (латентный период, ремиссия). Это не значит, что больные в
данный момент считают себя здоровыми, поскольку они могут оценивать болезнь на
других уровнях.
Эмоциональный
уровень отражает общее чувственное
впечатление от ситуации, вызванной болезнью. Так, разными пациентами появление
симптомов может восприниматься не только как угроза, вызов, утрата, но и как
наказание или даже выигрыш (избавление). Так, одна женщина задержку месячных
будет воспринимать как шанс обрести желанного ребенка, а другая - как досадное
препятствие или как наказание за неосторожность. Появление после этого
кровотечения для первой женщины будет означать утрату иллюзий а для второй -
избавление. Так же будет радоваться школьник который перед сложной контрольной
обнаружит, что у него поднялась температура и появились высыпания на теле А вот
при депрессии эмоции являются практически основным и единственным ведущим
проявлением болезни Пессимизм чувства непоправимой утраты и бесперспективности
возникают у таких пациентов без какой-либо органической причины
Интеллектуальный
уровень предполагает логическую оценку
ситуации болезни с позиции имеющихся знаний опыта интеллектуальных
способностей. Особенно заметна разница в отношении к болезни взрослых,
обремененных опытом и знаниями, и детей, для которых болезнь, не вызывающая
неприятных ощущений, всегда кажется менее опасной. Важным фактором, влияющим на
отношение к болезни, считается медицинская информация, распространяемая на
телевидении почерпнутая из специальной литературы, найденная в аннотациях к
купленным лекарствам. Это накладывает на составителей такой информации особую
ответственность. Грубым нарушением моральных принципов следует считать
распространение с рекламными целями недостоверных, неподтвержденных или
эмоционально искаженных сведений медицинского характера. Личный жизненный опыт
тоже во многом определяет позицию больного по отношению к расстройству. Так
дочь больного, умершего от рака легких, как катастрофу будет воспринимать
прожилки крови, появившиеся у нее в мокроте хотя действительной их причиной
может быть банальный трахеит.
Поведенческий
уровень выражается в действиях, которые
предпринимает или планирует предпринять больной в связи с наличием
расстройства. Так, одного пациента болезнь заставляет активно искать способы
лечения и защиты от неприятных последствий, другого - парализует: у него
опускаются руки и он безропотно ждет конца, третьего - оставляет равнодушным, и
он продолжает заниматься тем, что его интересовало до болезни. На поведение
человека в какой-то мере влияют сложившиеся обстоятельства, мнение окружающих
советы врача, однако в наибольшей степени его поступки определяются его
личностью и сложившейся системой стратегий преодоления стресса. Действия и
советы врача пациент будет сравнивать со своим представлением о том, как надо
действовать в данной ситуации (внутренняя картина процесса лечения).
Так, например, больная вряд ли согласится, что из-за небольшой опухоли в
грудной железе нужно удалять всю грудь, да еще часть мышц в придачу. Также
больному трудно понять, что при некоторых травмах лучше не спасать поврежденный
глаз, а удалить его.
Отношение человека
к болезни нельзя рассматривать в отрыве от его отношения к здоровью, поэтому
для оценки позиции пациента важно проанализировать внутреннюю картину
здоровья. Это понятие также можно рассматривать с сенситивной,
эмоциональной, интеллектуальной и поведенческой сторон. Так, человек может не
придавать существенного значения головным болям, появившимся в конце рабочего
дня, так как он считает вполне нормальным, что удачный рабочий день может
вызвать некоторую усталость и неудобство, соответственно такой человек,
вероятнее всего, не будет интересоваться уровнем артериального давления, хотя в
действительности оно может быть существенно повышено. А вот пациентка,
заинтересованная в поддержании стройности, может быть напугана, если при росте
170 см она обнаружит, что масса ее тела более 50 кг, будет принимать специальные
средства для похудания, соблюдать диету и мучить себя физическими упражнениями.
Люди по-разному относятся к имеющемуся у них здоровью: одни предпринимают
неимоверные, часто тщетные усилия для его поддержания (особенно это свойственно
застревающим личностям), другие проявляют беспечность, не задумываясь о
последствиях, злоупотребляют едой, алкоголем, курением.
Не следует
забывать, что в отличие от врача пациент имеет весьма смутное представление об
анатомическом строении своего тела. Он пользуется собственной «схемой тела»,
весьма отличной от реальности. Любые изменения, отличные от сложившегося
представления о своем теле, могут напугать и расстроить человека. Особенно это
заметно по поведению подростков в период пубертата, когда девушек пугают растущая
грудь и появление месячных, а мальчиков беспокоят рост волос на лобке,
изменение пропорций тела и появление эрекций. Внутренние ощущения больные также
могут объяснять исходя из неверных представлений. Так, боли в грудной клетке
часто рассматриваются как признак заболевания сердца, и пациент бывает искренне
удивлен, если врач утверждает, что их причина заключена в поражении
позвоночника. Значение многих органов (селезенки, надпочечников, щитовидной
железы, лимфатических узлов и пр.) для большинства обывателей вообще является
загадкой.
Приведем пример
весьма своеобразного представления пациента о работе внутренних органов.
Мужчина 46 лет,
инженер-физик, женат, имеет взрослую дочь. Около 5 лет назад увлекся системой
оздоровления по Порфирию Иванову. В соответствии с этой системой регулярно
обливался ледяной водой, бегал трусцой, иногда голодал по 2-3 дня. В последние
2 мес в связи с ухудшением самочувствия и появлением болей и чувства пульсации
в голове решил повысить физическую нагрузку, совершал упражнения с гирями.
Поскольку это не помогло, начал читать медицинскую литературу и обнаружил у
себя нефрит. Обосновывал свою точку зрения тем, что в книге говорилось, что
нефрит возникает от переохлаждения и физической нагрузки. Другим
доказательством наличия нефрита считал то, что у него «нарушена система
выделения»: например, после еды пища долго задерживается в желудке, часто
наблюдается запор. После разговора с врачом осознал свою ошибку и убедился, что
у него «вегетососудистая дистония». Понял это потому, что прощупал увеличенные
узлы под нижней челюстью.
Интересно, что
каждый человек имеет свое представление о том, какие органы являются более
важными, а какие играют второстепенную роль. Часто это связано с профессией
человека (так, пианист бережет свои руки, балерина - ноги, артист - лицо и
горло, а летчик знает, что болезни сердца и глаз лишат его возможности летать).
Иногда важнейшими считаются органы, которые были поражены у умерших близких.
Больному алкоголизмом всегда интересно, что происходит с его печенью. Люди
проявляют особое внимание к работе органов, которые они считают более важными,
часто бывают напуганы даже несущественными отклонениями в работе этих органов,
ищут помощи у врачей, остаются глухи к разубеждению и словам поддержки.
Внутренняя картина
болезни может сложиться у человека, у которого нет никаких существенных
изменений во внутренних органах (фиктивная внутренняя картина болезни).
Это может быть результатом ложных болезненных ощущений: например, при
психических заболеваниях больные иногда жалуются на странные ощущения внутри
тела (сенестопатии): скручивание кишок, размягчение костей, щекотание в
мозжечке, примагничивание сердца. Фиктивная модель болезни может также быть
основана на неверной трактовке информации: так, больной может ошибочно считать
температуру 370 С признаком болезни. Часто причиной ошибок в оценке
своего здоровья становится избыточная тревожность, особенная склонность к
поиску у себя различных расстройств (ипохондрия) отличаются люди с
тревожно-мнительным (педантичным) характером. Наконец, больной может просто
выдумать несуществующую болезнь (симуляция), если сочтет, что это ему полезно.
Что же важнее для
врача: знать об объективных изменениях во внутренних органах (аллопластическая
картина болезни) или прочувствовать субъективный мир переживаний больного в
связи с возникшими нарушениями здоровья (аутопластическая картина болезни)?
Единственно правильный ответ: одинаково важно и то, и другое! Во-первых, многие
симптомы не могут быть установлены с помощью объективных средств. Так, описание
болей, изучение болевой чувствительности, измерение слуха и остроты зрения
невозможны без оценки субъективных ощущений человека. Во-вторых, многие
находки, сделанные с помощью объективных методов, могут никак не влиять на
состояние здоровья пациента. Известно, например, что остеохондроз, пролапс
митрального клапана, увеличение щитовидной железы и пр. у многих людей не
проявляются никакими симптомами и не нарушают адаптации. А у людей, перенесших
инфаркт миокарда, изменения на ЭКГ сохраняются до конца жизни, даже если у них
не обнаруживается обострения заболевания. Часто нарушения работы внутренних
органов возникают вторично вследствие тягостного психологического состояния:
так, тревога и депрессия часто сопровождаются повышением артериального давления
и тахикардией.
Наиболее точное
представление о болезни врач получит, сопоставляя объективные находки с
субъективным их описанием. Несоответствие между жалобами и объективными
сведениями может помочь врачу либо обнаружить собственную ошибку в диагностике,
либо обосновать наличие у пациента психического расстройства, либо подтвердить
факт симуляции. Точное понимание внутренней картины болезни помогает
удовлетворить именно те потребности больного, которые в наибольшей степени были
ущемлены болезнью. Так, для женщины и подростка на первом месте может стоять
сохранение привлекательной внешности. Игнорирование этого факта может
закончиться конфликтом с врачом, официальной жалобой или даже самоубийством
пациента.
Все это определяет
необходимость наряду с принятыми для каждой специальности диагностическими
приемами обязательно проводить исследование внутренней картины болезни.
Для диагностики
внутренней картины болезни рекомендуется задать больному несколько
дополнительных вопросов, касающихся его отношения к имеющимся расстройствам:
·
Что вы сами думаете о своей болезни? (интересны любые, даже самые
причудливые идеи)
·
Какое именно событие заставило вас обратиться к врачу? (появление
дискомфорта, требование родственников, предупреждение начальника, снижение трудоспособности
и пр.)
·
Постарайтесь описать свои ощущения, не пользуясь медицинским
языком (симулянты часто не могут найти никаких выражений, кроме прочтенных в
книге)
·
Расположите перечисленные вами жалобы в порядке от наиболее
значимой к менее существенным (жалобам, стоящим первыми в этом ряду, надо
всегда уделять больше внимания в беседе)
·
Что вы читали о своей болезни, слышали от знакомых или по
телевизору?
·
Чего вы ждете от выздоровления? Какие пути открывает оно вам в
жизни? (часто больной приписывает болезни больше ограничений, чем она в
действительности накладывает)
·
Как вы себе представляете лечение вашей болезни? Какие методы вам
кажутся наиболее привлекательными, а какие недопустимыми? (негативное отношение
к методу часто делает его неэффективным)
·
Как долго вы уже сосуществуете с болезнью, как прежде вы
переносили обострения и курсы лечения? (опытный больной может знать о своей
болезни больше, чем неопытный врач)
·
Насколько вы обеспокоены своим внешним видом? Как вы оцениваете
состояние вашего тела? Покажите рукой, какая часть тела беспокоит вас больше
всего (например, при депрессии больные часто показывают на грудь)
·
Какого результата вы ожидаете от лечения? (выздоровление,
ремиссия, избавление от наиболее неприятного симптома)
·
На какой срок вы рассчитываете? (часто больные спешат, а некоторые
одинокие пациенты, наоборот, хотят провести в больнице побольше времени)
1.3
Сознательное и невольное искажение картины болезни
В литературе часто
используется понятие гармоничной внутренней картины болезни, однако определить,
что именно следует считать признаком гармоничного отношения к болезни, очень
сложно. Ведь наличие соматической болезни уже является признаком патологии,
которая мешает адаптации человека, а значит вызывает психологический
дискомфорт. Болезнь как стрессовая ситуация определяет включение психологических
защит, которые мешают полностью осознать опасность ситуации и предпринять
необходимые действия. Само использование психологических защит, с точки зрения
психолога, не является признаком дисгармонии и свойственно всем здоровым людям.
Важным признаком
гармоничного отношения к болезни является то, что поведение человека в момент
болезни не дезорганизует жизнь других людей (родственников, коллег, друзей,
врачей), не мешает оказывать ему помощь. Складывается впечатление, что врачи
склонны называть гармоничной ту модель поведения больного, которая удобна им,
не причиняет им лишних хлопот. Однако с этим не всегда можно согласиться: ведь
вкусы разных врачей на этот счет могут существенно различаться. Кроме того,
нередко бывает так, что пассивный больной, не оказывающий сопротивления при
лечении, в действительности погружен в безнадежность и испытывает страдания,
которые он никак не выражает, но эти страдания мешают его выздоровлению.
А.Е. Личко (1983)
предлагает следующее определение:
Гармоничный
тип отношения к болезни - это трезвая оценка своего состояния без
склонности преувеличивать его тяжесть и без основания видеть все в мрачном
свете, но и без недооценки тяжести болезни. Это стремление во всем активно
содействовать успеху лечения, нежелание обременять других уходом за собой, а в
случае инвалидизации - переключение интересов на те области жизни, которые
остаются доступными больному.
Следует учитывать,
что гармоничная внутренняя картина болезни вовсе не означает полного совпадения
мнения врача и пациента, не предполагает отсутствия противоречия в их
интересах. Ее изучение так же полезно для эффективной врачебной практики, как и
анализ дисгармоничных моделей. Такая модель является тем удачным случаем, когда
больной и врач совместными усилиями могут достигнуть максимума в коррекции всех
имеющихся расстройств, упустить этот шанс - значит лишить себя того
удовольствия, которое приносит нам наша профессия.
К сожалению, во многих
случаях приходится сталкиваться с негармоничной, дезорганизующей реакцией
пациента на болезнь. Все возможные варианты искаженной модели болезни можно
условно разделить на два основных типа: преувеличение и недооценка тяжести
болезни. Особо следует выделить случаи сознательно неверного представления
болезни врачу: симуляцию, аггравацию и диссимуляцию.
Симуляция - намеренная и целенаправленная демонстрация признаков
несуществующей болезни. Симуляция всегда основана на стремлении получить
конкретную материальную выгоду (избежать уголовной ответственности или службы в
армии, получить освобождение от работы, материальную компенсацию или льготы).
Симуляцию следует отличать от стремления демонстративных личностей привлечь
внимание и вызвать сочувствие, которое является признаком внутреннего страдания
и неудовлетворенности жизнью. Симулянт никакого страдания не испытывает - им
движет только предвкушение выгоды. Данные объективного обследования не всегда
могут выявить факт симуляции, поскольку симулянт может повлиять на результат
обследования (принять лекарства, повышающие артериальное давление и
температуру, учащающие пульс и пр.). Отсутствие признаков болезни при
обследовании также не является надежным критерием симуляции, поскольку
возможности объективных методов ограничены; кроме того, многие болезни имеют
функциональную природу (психические заболевания, дискинезии внутренних органов,
вегето-сосудистая дистония).
Диагностика
симуляции должна быть основана на противоречии между данными обследования и
жалобами, которые предъявляет больной. Весьма характерно точное воспроизведение
в речи больного классических описаний, представленных в специальных медицинских
руководствах. Важно попросить больного описать имеющиеся ощущения собственными
словами. Это сложное, часто невыполнимое задание для человека, который в
действительности ничего не испытывает. Наконец, диагностика симуляции будет
неполной без попытки определить истинные цели пациента. Обычно это бывает
нетрудно, потому что «болезнь» возникает непосредственно в связи с приближением
срока службы, перед уголовным разбирательством, накануне отъезда в командировку
и пр. Лучше не расспрашивать больного о его проблемах, а дать ему самому
выговориться. Как правило, пациент сам задаст вопросы, которые наведут врача на
мысль о симуляции, например: «А разве мне не полагается больничный лист?», «А с
такой болезнью можно служить в армии?», «А что, вы меня так и отпустите без
всякой справки?».
Иногда врачи
склонны обнаруживать симуляцию там, где ее нет. Больные с некоторыми
психическими расстройствами производят странное впечатление своими нелепыми,
беспомощными действиями. Часто обнаруживается диссонанс между сохранением
способностей к счету, письму и тяжелой беспомощностью пациента в простейших
ситуациях. Такое поведение может быть проявлением изолированного повреждения
лобных долей мозга, злокачественных вариантов шизофрении или истерии.
Аггравация - это намеренное усиление и демонстрация признаков имеющегося в
действительности расстройства в расчете на получение выгод и льгот. Как и в
случае симуляции, имеются определенная цель и стремление к материальному
результату. Однако при объективном обследовании четко обнаруживаются явные
признаки заболевания, определить истинную тяжесть которого бывает не всегда
просто. Аггравация должна быть предметом анализа врачей - специалистов высшего
класса. Только большой опыт и наблюдательность позволят точно оценить
выраженность болезненного дефекта.
Диссимуляция - намеренное сокрытие имеющихся расстройств, вызванное опасением
за свою судьбу. В основе диссимуляции всегда лежат тревога и страх: боязнь
потерять любимую работу, стремление избежать конфликта в семье, нежелание
провести длительное время в больнице, страх перед операцией или другим активным
методом лечения. Особенно часто встречаются случаи диссимуляции в психиатрии, у
инфекционных и туберкулезных больных, при угрозе карантина, в экспертных
профессиональных комиссиях.
В целом случаи
сознательного искажения картины болезни не вызывают у врачей большого
беспокойства, поскольку верное понимание ситуации позволяет человеку принять
решение, не причиняющее ему большого вреда: избежать ненужной операции при
симуляции или продолжить прием лекарств, несмотря на скрытие факта болезни при
диссимуляции.
Неосознанное,
невольное извращение истинной ситуации требует гораздо больше внимания и усилий
врача, поскольку многие поступки или бездействие больных в этом случае наносят
им явный вред.
Гипернозогнозия - это переоценка тяжести и опасности имеющихся расстройств,
ошибочное признание болезнью феноменов, являющихся в действительности
нормальными, неверие в выздоровление. Поведение больных с гипернозогнозией
может быть разным - от растерянности и взывания о помощи до обреченности и
бездействия. Полезно будет каждый из вариантов гипернозогнозии описать более
подробно.
Ипохондрией называют преувеличенное внимание к своему физическому здоровью и
ошибочное чувство наличия соматического заболевания при отсутствии реальных
проявлений болезни. Пациенты с ипохондрией постоянно прислушиваются к работе
своего организма, придают особое значение любым ощущениям, происходящим внутри
тела, подозревают у себя возникновение опасной болезни, строят сложные
концепции относительно природы возникших у них ощущений. В связи с этим они
часто обращаются к врачам, требуют проведения специальных обследований.
Ипохондричность свойственна людям тревожно-мнительного склада с чертами
интровертированности.
Тревога за свое здоровье выражается в довольно неопределенных чувствах.
Такие больные не могут точно сформулировать, чего именно они опасаются больше
всего. Любые случайные слова врача вызывают у них опасения, чувство
надвигающейся угрозы.
Предупреждение о
необходимости проведения дополнительных обследований и манипуляций лишают их
сна и покоя. Они очень хотят и одновременно боятся узнать результаты
обследования, считая, что они будут неблагоприятными, постоянно с надеждой
смотрят на врача, как бы моля о том, чтобы их успокоили и разъяснили, что
происходит. Такое поведение свидетельствует о слабом, зависимом темпераменте.
Депрессия проявляется чувством обреченности и пассивностью. Такие больные
часто не привлекают внимания врача, так как они молчаливы, могут постоянно без
сна лежать в постели и смотреть в потолок. Они не интересуются другими
больными, не общаются ни с кем, часто отказываются от предлагаемой помощи,
плохо едят. Депрессия часто бывает причиной позднего обращения за медицинской
помощью. Только под нажимом родных удастся привести таких пациентов к врачу.
Пациенты с депрессией должны вызывать у врача особую настороженность, поскольку
без активного участия окружающих они не сообщат о наступивших осложнениях и
побочных эффектах терапии. Нельзя забывать о том, что депрессия является одной
из наиболее частых причин самоубийства.
Боязнь
огласки и осуждения
характерна для пациентов с расстройствами, которые вызывают у окружающих
пренебрежение, страх, брезгливость, осуждение. Так, многие пациенты боятся
того, что окружающие узнают об их психическом, венерическом, инфекционном,
кожном заболевании. Иногда такие чувства ни на чем не основаны. Так, многие
женщины опасаются операций удаления яичников и матки, считая, что они лишатся
своей сексуальной привлекательности, в то время как исследования показывают,
что сексуальность взрослого человека не исчезает даже после удаления
гормонально-активных органов. Страх потерять волосы часто становится причиной
отказа от приема противоопухолевых препаратов.
Поиск
виновного характерен для
эгоцентрических личностей с сильным активным темпераментом. Такие люди уделяют
больше внимания поиску доказательств чужих проступков, чем собственно лечению.
Они выпячивают возникшие побочные эффекты, видят в них подтверждение
некомпетентности врачей, укоряют всех в нерадивости и эгоизме. Отношение к
любому предлагаемому методу осторожное, часто подозрительное. Убедить таких
пациентов начать предлагаемое лечение могут только некоторые особо авторитетные
врачи, пользующиеся их особом доверием. Попытка разубедить их часто
заканчивается тем, что врача относят к клану врагов и обвиняют в сговоре.
Раздражительность проявляется нетерпеливостью, бесконечным брюзжанием, упреками в
том, что состояние не улучшается, требованием проявить сочувствие, уберечь от
всего неприятного. Такие больные постоянно просят сделать потише звук радио,
закрыть окно, убрать сильно пахнущие цветы. Они недовольны тем, что постель
слишком жесткая, что предлагаемая им еда слишком горячая, что врач прикасается
к ним холодными руками, что таблетки застревают в горле. Их также раздражает,
что так долго не наступает облегчение, несмотря на принятые лекарства. Такое
поведение характерно для больных со слабым темпераментом.
От гипернозогнозии
отличается поведение больных с нозофилией. Такие пациенты постоянно от
чего-то лечатся, читают популярную и специальную литературу о болезнях и
лекарствах. Они охотно выслушивают жалобы других больных, с удовольствием
находят, что они знакомы с подобным расстройством, предлагают свои методы
борьбы с болезнью, испытанные ими самими или услышанные от других. Такие
пациенты любят ездить в санатории, прикладывают большие усилия для того, чтобы
им было назначено максимальное количество лечебных процедур при том, что
имеющееся у них расстройство вовсе не опасно и по существу не особенно мешает
им в жизни.
Не редкостью
являются и различные варианты недооценки тяжести болезни. Чаще всего
причиной этого является включение различных механизмов психологической защиты,
оберегающих больного от пугающих его мыслей. Однако в некоторых случаях
причиной некритичности пациента бывают явные психические расстройства, особенно
повреждения лобных долей мозга.
Гипонозогнозией называют недооценку тяжести заболевания, избегание лечения,
признание факта болезни, при том что подчеркивается ее ничтожное положение в
иерархии потребностей.
Гипонозогнозия
может проявляться индифферентностью, т.е. равнодушием,
спокойствием, апатией, отсутствием интереса к результатам обследования и
проводимому лечению. Такой пациент не возражает против назначаемых процедур,
однако без напоминания забывает о необходимости принимать лекарство, проявляет
удивительную пассивность, обращается к врачу только по требованию
родственников, которых пугает заметное прогрессирование болезни. Такая позиция
более характерна для пациентов с чертами интроверсии, которые уделяют мало
внимания не только своему здоровью, но и внешнему виду, не занимаются
протезированием потерянных зубов, не стремятся удалить уродующие их
доброкачественные опухоли, не лечат поврежденные грибком ногти. Болезнь не
беспокоит их до тех пор, пока она не мешает заниматься интересующим их занятием
(чтение, исследовательская работа).
Демонстрация
занятости - это еще один вариант
гипонозогнозии, который заключается в том, что человек признает необходимость
лечения, но постоянно откладывает его из-за ответственных дел, которые, по его
мнению, не могут быть выполнены без его участия. Так, больной может откладывать
операцию якобы из-за того, что он не может оставить предприятие до того, как
будет сдан годовой отчет. Домохозяйка может считать болезнь очень
несвоевременной, так как она занята подготовкой детей к школе, лечением
родителей или обслуживанием мужа, который попал в сложную финансовую ситуацию.
Подобное отношение к болезни характерно для людей с альтруистической позицией.
Довольно часто за демонстрируемой занятостью скрывается чрезвычайный страх
того, что болезнь окажется на самом деле гораздо опаснее, чем кажется.
Анозогнозией называют отсутствие чувства болезни, полное отрицание самого
факта ее существования, уверенность в своем здоровье и благополучии. Крайние
степени анозогнозии свидетельствуют о наличии психического расстройства. Так,
анозогнозия довольно характерна для больных с маниакальным синдромом, бредом
(преследования, ревности, величия и пр.), слабоумием (деменцией). Нередко факт
болезни отрицают пациенты с алкоголизмом и наркоманиями. Они пытаются убедить
врача, что могут контролировать прием наркотиков, что могут прекратить их
употребление в любой момент, не замечают опасных повреждений внутренних органов
или отрицают их связь с приемом наркотиков. Подобное поведение характерно для
людей с гипертимической акцентуацией. Они демонстрируют полное довольство своим
состоянием, начинают успокаивать врача, утверждают, что лечения не требуется
вовсе, так как все пройдет само собой.
Довольно часто
анозогнозия становится единственным способом защитить свою психику от
постоянной угрозы смерти. Так, многие пациенты с онкологическими заболеваниями
утверждают, что врачи допустили ошибку в постановке диагноза. Такие пациенты не
замечают прогрессирования болезни, ухудшение своего состояния они объясняют
присоединением банальной инфекции. Включение психологических защит означает,
что подсознательно больные сохраняют чувство нездоровья. Отрицание наличия
заболевания в этом случае не означает отказа от помощи. Создается
противоречивая ситуация, когда больной заявляет, что болезни нет, но все же
спокойно, без возражений принимает предписанные лекарства, не отказывается от
назначенных процедур. Эта ситуация должна удовлетворять врача, нет
необходимости без особой необходимости нарушать сложившуюся систему защит, если
пациент делает все, что необходимо для выздоровления, а мы не можем предложить
ему другого способа избежать непереносимых психологических страданий.
1.4
Определяющие факторы и методы коррекции
отношение болезнь
искажение внутренний
Внутренняя картина
болезни находится под влиянием многих факторов. Знание этих факторов позволяет
лучше понимать внутренние переживания больного и в случае необходимости
оказывать влияние на отношение пациента к своему заболеванию. (Кабанов М.М,
Личко А.Е, Смирнов В.М. 1983)
Внутренняя
картина болезни определяется:
·
природой самого заболевания
·
этапом его течения
·
типом личности (темперамент, иерархия потребностей, типичный набор
психологических защит, локус контроля)
·
интеллектом и состоянием мозга
·
возрастом
·
отношением к данному заболеванию в значимой микросреде
·
условиями, в которых протекает болезнь
Тяжесть
самой болезни.
Характер болезни
(оценка ее аллопластической картины), ее тяжесть, темп развития, вероятность
излечения, имеющиеся эффективные средства лечения, интенсивность вызываемых
болезнью неприятных ощущений; наконец, наступившее изменение внешнего вида,
особенно лица.
Естественно,
субъективное переживание, эмоциональные изменения при излечимой и неизлечимой
болезни будут различны. То же касается возможных изменений работоспособности,
подвижности, общения. Болезнь, подкрадывающаяся постепенно с четкими
объективными симптомами, будет переживаться иначе, чем наступившая внезапно,
«как гром среди ясного неба» («асимптоматически» по Л.Л. Рохлну отечественному
психиатру, посвятившему ВКБ много работ). Кожные или ожоговые, или хронические язвенные
поражения на конечностях будут переживаться иначе, чем те же поражения на лице.
Так, острый приступ
ишемической болезни сердца почти всегда сопровождается страхом смерти.
Постоянная изнуряющая боль при некоторых поражениях суставов, при растущих злокачественных
опухолях никак не позволяют игнорировать заболевание. А вот вне острых болей
пациенты с ишемической болезнью сердца нередко проявляют неосмотрительность,
берутся за дела, явно превышающие их возможности, уходят с головой в работу,
проявляют беспечность и уверенность в том, что все будет хорошо. Такая
гипонозогнозия совершенно не свойственна больным с бронхиальной астмой и
язвенной болезнью. При этих заболеваниях пациенты обычно проявляют
ипохондричность, постоянно акцентируют внимание на неприятных ощущениях, часто
бывают недовольны результатами лечения, проявляют брюзжание и капризность,
обижаются на других пациентов, считают, что им уделяют недостаточно внимания.
Особенно тягостные переживания выпадают на долю пациентов со злокачественными опухолями.
Известно, что тревога и депрессия у данных больных часто возникают до того, как
врач устанавливает пугающий диагноз.
Характеризуя
отношение человека к болезни, важно учитывать этап ее течения. Описывают
характерную динамику психологического состояния, наблюдаемую при многих
расстройствах. (Тышыков В.А. 1984)
Премедицинская
фаза характеризуется подозрением о возможном заболевании, сомнениями
относительно необходимости обращаться к врачу, обвинениями себя в излишнем
внимании к мелочам, страхом перед неизвестностью, боязнью того, что болезнь
окажется действительно опасной. Попытки успокоить себя приемом седативных
средств, обезболивающих и алкоголя, активное использование психологических
защит оттягивают обращение к врачу и по существу увеличивают внутреннюю
тревогу. Беседуя с таким сомневающимся пациентом, следует обратить его внимание
на то, что, вероятнее всего, он мучает себя по пустякам: ведь обследование
может показать, что опасности не существует, а значит обращение к врачу - это
единственный способ развеять тревогу.
Острая манифестация
болезни часто становится причиной неотложной госпитализации. Резкая
боль, нарушение жизненно важных функций не оставляют сомнения в тяжести
болезни. Страх и растерянность в этом случае поддерживаются тем, что врачи еще
не имеют достаточной информации, чтобы точно определить свою тактику, они часто
ограничиваются неопределенными замечаниями: «Получим результаты обследования -
тогда скажем». Поступки пациента в этот период нередко бывают неосторожными и
нелогичными. Так, больной с инфарктом миокарда начинает бегать по квартире,
чтобы найти свой страховой полис. Чтобы помочь пациенту, медицинские работники
должны в этот момент проявить невозмутимость и спокойствие, уверенность в себе.
Их инструкции должны быть предельно краткими и четкими: «Не волнуйтесь! Вы в
руках профессионалов, и мы знаем, как вам помочь. Точно выполняйте все наши
команды, не суетитесь, и тогда все будет хорошо.»
Период
активной адаптации наступает не
позднее чем на 5-й день лечения, он связан с купированием наиболее опасных
проявлений болезни: исчезновением острой боли, восстановлением дыхания,
исчезновением перебоев в работе сердца, снижением температуры и пр. Выраженное
улучшение самочувствия вселяет в пациента надежду, не всегда обоснованную. Он начинает
проявлять беспечность и излишнюю воодушевленность (эйфория реконвалесцента).
Порой он забывает принимать антибиотики («Ведь температуры больше нет»),
пытается раньше времени начать проявлять активность (не соблюдает диету и
постельный режим, пытается пользоваться сломанной конечностью). Приходится
специально сгущать краски в беседе с таким пациентом, настаивать на
недопустимости отступления от правил, указывать на то, что опасность остается
еще весьма существенной.
Если заболевание
продолжается достаточно долго, нередко приходится видеть признаки психической
декомпенсации. На этом этапе пациент понимает, что успех, достигнутый в
первые дни лечения, был неполным, а все последующие усилия не привели к
окончательному восстановлению здоровья. Поскольку основные острые проявления
болезни исчезли, такой пациент во многом лишается пристального внимания врачей,
он чувствует явный избыток свободного времени. Для того чтобы избавить больного
от ненужных переживаний, рекомендуется активно вовлекать его в процесс лечения.
Неплохо было бы дать ему достаточно сложную инструкцию, выполнение которой
требовало бы времени и его внимания. Это может быть система упражнений, которые
должны быть выполнены многократно в течение дня, комплекс ухода за кожей,
полостью рта, носоглоткой. Важно включить в лечебный комплекс физиотерапию,
занятия в группе лечебной гимнастки или психологической разгрузки. Даже если
эффект этих методов не очень выражен, они создают необходимый режим занятости и
отвлекают пациента от бессмысленных переживаний.
При неизлечимых
заболеваниях нередко наблюдается этап пассивной адаптации (капитуляции).
Этот этап характеризуется лотерей надежды на выздоровление, снижением интереса
к лечебным и реабилитационным мероприятиям. Больной привыкает быть больным и не
стремится к здоровой жизни, потому что не верит в ее возможность. Этому
соответствует ситуация «вращающихся дверей», когда пациент стремится вернуться
в стационар уже через несколько дней после выписки. Основными его переживаниями
становятся пессимизм и тоска (депрессия). Задача врача на этом этапе - это
переключить внимание больного на те области жизни, которые остаются ему
доступными. Для преодоления депрессии нередко приходится прибегать к назначению
специальных средств (антидепрессанты).
Безусловно, важную
роль в формировании внутренней картины болезни играют личностные особенности
пациента.
Особенности
личности. Проявления болезни могут оцениваться адекватно, но может иметь место
постоянная тревожность, относящаяся как к уже имеющимся симптомам, так и
представляющимися человеку - грядущими, пациент может постоянно прислушиваться
к своему телу и неизменно находить какие-то изменения. С другой стороны, у
определенных индивидуумов или в определенных ситуациях может развиться
недооценка тяжести болезни, вплоть до ее отрицания. Следует отметить, что
болезнь чаще всего заостряет личностные особенности.
Важно учитывать
сложившуюся иерархию потребностей человека. Так, люди, посвятившие себя
самореализации, с одной стороны, воспринимают болезнь, как существенную
преграду, а с другой - они могут проявить большую стойкость по отношению к
боли, неудобствам, пытаться продолжать дело своей жизни, несмотря на болезнь, а
под угрозой смерти искать возможности передать свои знания последователям,
чтобы те могли завершить начатое. Показательно изменение иерархии потребности у
больных алкоголизмом. В начале заболевания роль семьи и профессии так велика,
что родным и сотрудникам удается склонить пациента к лечению и воздержанию,
однако по мере прогрессирования болезни становится очевидной деградация
личности и алкогольная потребность для человека становится единственно важной,
он больше не обеспокоен семейными проблемами, своей профессиональной
несостоятельностью, не чувствует тяжести последствий болезни (эйфория,
анозогнозия). Другой важной чертой считают локус контроля.
Человек, считающий себя виновником заболевания, часто проявляет больше желания
бороться с болезнью и преодолевать ее последствия. Пациент, чувствующий себя
жертвой судьбы, часто бывает пассивен, надеется на чудо, безропотно сносит
неудачи лечения, не пытается достигнуть большего, компенсировать
(реабилитировать) себя в какой-нибудь новой деятельности.
Не следует забывать
и об органических заболеваниях, которые могут повлиять на интеллект
пациента, а значит и на способность осознать тяжесть болезни.
Интеллект и
медицинская культура пациента. Возможен двойственный эффект; осведомленность в
медицине, в частности у заболевшего медработника, укрепляет его анципационную
самостоятельность. С другой стороны, нагромождение медицинских знаний без их
отбора может вести к повышенной тревожности, неуверенности, пессимизму.
Наиболее тяжелая
анозогнозия наблюдается при поражении лобных отделов мозга. Психиатрам хорошо
известны беспечность и эйфория при многих вариантах деменции (болезнь
Альцгеймера, болезнь Пика, опухоли и травмы лобных долей, прогрессивный паралич
и пр.). Органические поражения некоторых подкорковых отделов (например
паркинсонизм), напротив, проявляются беспокойством, подавленностью, сознанием
особой тяжести болезни. Описаны специфические нарушения «схемы тела» при
сочетанных таламопариетальных поражениях. Исследования по межполушарной
асимметрии показали, что у лиц с доминированием правого полушария чаще
наблюдаются различные варианты гипернозогнозии.
Возраст
пациента также часто оказывает существенное
влияние на его отношение к болезни.
Дети воспринимают болезнь в первую очередь на сенситивном уровне.
Исчезновение болей и недомогания заставляет их забыть о болезни; они начинают
играть, шалить, развлекаться. Появление неприятных ощущений делает их
капризными, они не хотят отпускать от себя маму. Непонимание опасности делает
для них бессмысленными все болезненные и неприятные процедуры (уколы, горькие
лекарства, лечение зубов).
Подростковый
и юношеский период характеризуется
тем, что на первый план выступает забота о своей внешней привлекательности и
сексуальности. В этот период наиболее тяжело переживаются болезни, влияющие на
внешний вид (кожные заболевания, алопеция, пигментные пятна, ожирение). Это
заставляет подростков предпринимать чрезвычайные, порой болезненные усилия по
улучшению своей внешности. Одним из опасных расстройств у девушек может быть
нервная анорексия. При проведении операций в этом возрасте надо позаботиться о
косметических качествах рубцов.
В период
зрелости на первый план в иерархии потребностей выступают карьера и
семья. Чувство ответственности за свое дело часто заставляет пациента надолго
откладывать обращение к врачу, пренебрегать советами врачей, забывать о приеме
лекарств. Интересно, что обострения болезней в этом возрасте также часто
связаны с проблемами на работе. В этом случае болезнь может восприниматься как
желанная передышка, а выздоровление - как возвращение в ад.
Период инволюции
соответствует климаксу у женщин, у мужчин может отмечаться примерно в те же
годы или позже. В это время на первый план выступает страх наступающей
старости, одним из компонентов которого нередко бывает страх утраты
сексуальности и потенции. Оснований для такого страха мало, поскольку
большинство здоровых людей сохраняет сексуальные функции в течение всей жизни,
однако среди жалоб данных пациентов нередко появляется обеспокоенность по
поводу влияния лекарств и операций на потенцию. Женщины, перенесшие операции на
яичниках, часто скрывают это от мужей.
В старости
болезни нередко становятся основным способом заполнить свободное время,
добиться внимания занятых собою детей, пообщаться. Поэтому так часто у стариков
мы наблюдаем стремление регулярно посещать врачей, обсуждать свое здоровье со
знакомыми. В то же время отношение к болезням становится более спокойным,
наполненным житейской мудростью.
Отношение
окружающих к заболеваниям менялось в разные
эпохи и в разных культурах. Все помнят о ненависти к больным в Древней Спарте,
где сформировался своеобразный культ здоровья. Душевные заболевания в
средневековой Европе рассматривались как бесовство, а во многих северных
культурах считались божественным даром. В древних манускриптах эпилепсию
называют «царской болезнью», а в наши дни ее часто рассматривают как признак неполноценности.
В среде подростков венерическая болезнь может стать признаком раннего
взросления и предметом гордости, а зрелые люди ее тщательно скрывают ото всех.
Интересно, что «модные» заболевания чаще становятся предметом симуляции,
нередко копируются в истерических расстройствах. Так, в XIX в. среди
истерических реакций преобладали припадки, обмороки, а в конце XX-начале XXI
века гораздо чаще встречаются головные боли, сердечные приступы, жалобы на
одышку, боли в спине. Приведем один пример зависимости поведения больного от
отношения близких к его болезни.
Мужчина 39 лет,
чернорабочий, страдает алкоголизмом около 10 лет, лечился по поводу этого
заболевания более 10 раз. Отмечались длительные периоды воздержания, во время
которых находил дополнительную работу, чтобы обеспечить семью. Женат на женщине
с высшим образованием, которую очень любит, но немного боится. Имеет дочь 14
лет. После очередного срыва самостоятельно амбулаторно обратился в
наркологический кабинет с просьбой провести ему лечение. От госпитализации
отказался, поскольку хотел скрыть факт лечения от жены. Попросил все назначения
делать в виде таблеток, поскольку если жена увидит следы от инъекций, то
поймет, что он лечится от алкоголизма. Также подробно расспросил об эффектах
лекарств, не влияют ли они на потенцию, поскольку боится стать импотентом,
уверен, что в этом случае жена его обязательно бросит.
Условия, в которых протекает болезнь, и лечение также определяют позицию
пациента.
Возникающие
вокруг пациента мнения, суждения, слухи и
т.п., они могут предъявляться пациентам его близкими, малоосведомленными в
медицине, санитарками, соседями по палате, предлагающими «чудодейственные
средства лечения» или напоминающими пациенту, что именно на его кровати недавно
скончался больной, или настраивающими пациента против медперсонала.
Так, простуда у
спортсмена будет вызывать совсем разные чувства в зависимости от того,
возникает ли она во время соревнований или в период отдыха. Вызывает восхищение
стойкость некоторых спортсменов, которые, преодолевая боль, достигают
удивительных результатов. Отношение к лечению работающего пациента и того, кто
находится в стационаре, будет совершенно различным. Само сообщение о
необходимости госпитализации заставляет человека поверить в тяжесть болезни.
Заявление врача о том, что лечиться можно и дома, часто вселяет в пациента
надежду, помогает ему быстрее справиться с недугом. Создание идеальных условий
в больнице может мешать быстрому восстановлению пациента, поскольку он не очень
хочет расставаться с комфортом и отдыхом от домашних забот.
Особенности
поведения врача и среднего медперсонала.
Трудно переоценить вред невнимания, ответов «на ходу», ситуаций, когда врач или
медсестра упорно не хотят за помнить имя и отчество пациента. На формирование
определенной ВКБ оказывает влияние микроклимат палаты, в которой непременно
образуется «лидер»; его высказывания и поведение могут ободрить и поддержать
пациента, но могут и ухудшить его эмоциональное состояние.
Груз
ответственности за близких; за их
материальное благосостояние из-за неработоспособности пациента и эмоциональные
переживания из-за этого; за чрезмерные и трудноразрешимые проблемы на работе,
усугубляемые болезнью. Все это ведет к тревожности и пессимизму пациента.
Гибель близкого человека способна мгновенно преобразить ВКБ (из адекватной
оценки в завышенную).
Преморбидные
интересы пациента: чрезмерные
увлеченности могут привести либо к игнорированию болезни, либо к «паранойи
здоровья», к сужению интересов, ограничивающихся болезнью, к конфликтам с
медперсоналом, которому пациент диктует «свои» методы лечения.
Определяемые
пациентом «выгоды» болезни - снятие
ответственности за решение вопросов семьи, трудных проблем на работе.
Заболевание в глазах сослуживцев нередко позволяет сохранить престиж. Осознание
«выгод» может привести к «госпитализму» - стремлению оставаться возможно
большее время в стационаре, а также к «боязни выздоровления» - возвращения в
привычную среду.
Осознание «выгоды»
или невыгоды болезни может привести к манипулированию ею. Пациент может сознательно
усиливать проявления болезни (в основном, субъективные жалобы), что носит
название аггравация; может демонстрировать несуществующую болезнь (симуляция),
что распространено при решении экспертных вопросов - при военно-врачебной,
судебно-психиатрической экспертизе: наконец, скрывать существующую болезнь
(диссимуляция), что особенно часто встречается в психиатрической практике.
Хотя и не
определяющими ВКБ в основном, но вносящими в нее определенные нюансы факторами
являются: пол, возраст, профессия, темперамент, воспитание и мировоззрение
пациента.
Пол. Женщины лучше переносят болевые ощущения, вследствие
физиологических особенностей. Кроме того, для них менее травматичными являются
ограничения активности и подвижности (они все же менее озабочены работой).
Однако субъективное переживание болезни у них усугубляется ограничением
общения.
Профессия. Тяжесть субъективных переживаний нередко определяется видом
занятости: например, заболевания верхних дыхательных путей приводят к
выраженной тревоге у оперного певца; остеохондроз - у спортсмена;
гипертоническая болезнь - у людей, занятых операторской деятельностью.
Темперамент (по сути дела, включается в личностные особенности). Отметим, что
болевые ощущения и ограничения подвижности тяжелее переносятся индивидуумами с
холерическим и меланхолическим темпераментом.
Фактор
воспитания. В определенных семьях
воспитывается либо «стоическое», либо «ипохондрическое» отношение к болезни.
«Стоическое» воспитание отвергает повышенное внимание к собственному телу, и от
подростка требуют, чтобы он продолжал вести тот же образ жизни, что и до
болезни. «Ипохондрическое» воспитание предписывает повышенное внимание к своему
телу, улавливание первых же признаков болезни, обращение к окружающим за
помощью, что, естественно, будет иметь место в условиях стационара или при
амбулаторном наблюдении.
Мировоззрение. Глубоко и искренне верующие люди спокойнее, с меньшей долей
тревоги и неуверенности относятся к болезни. Воинствующие атеисты скорее станут
искать «виновников» своей болезни и затевать конфликты. Среди искренне верующих
распространены следующие мнения о происхождении своего заболевания: кара;
испытание, посланное свыше; расплата за грехи предков, назидание другим;
болезнь нередко рассматривается как неизбежность или следствие собственных
ошибок.
С другой стороны,
среди людей суеверных, но не обязательно верующих распространены суждения о
происхождении болезни как следствия зависти, ревности, «сглаза» и т.п., что
порождает параноидную настроенность пациента.
Болезнь изменяет
психику пациента неизбежно, поскольку наступает жизнь в иных условиях. Меняются
время провождение пациента, его возможности в самореализации, нередко его
подвижность. Болезнь изменяет жизнь семьи пациента, ее структуру, смену
лидирующего положения (например, мужчина, бывший лидер семьи, вынужден занимать
зависимое положение). При падении работоспособности пациента страдает его
авторитет. Он меньше встречается с друзьями, иногда ограничивает общение в силу
чисто физиологических причин.
Знание всех
перечисленных факторов помогает в коррекции дисгармоничной внутренней картины
болезни. Чаще всего для этого применяются различные психотерапевтические приемы
Нередко применяются косвенные приемы влияния на мнение больного: так, громкая
похвала больного в разговоре с кем-либо из врачей, медсестер, соседей по палате
или родственников может вселить в него воодушевление. Перевод из одной палаты в
другую (например, из палаты интенсивной терапии в обычную) также производит на
пациента сильное впечатление. Большое значение для всех больных имеют позиция
врача, его уверенность в себе, последовательность в отстаивании своей точки
зрения, открытость к дискуссии, доступность, правдивость. Наконец, не следует
забывать, что во многих случаях быстрый и надежный эффект на психологическое состояние
пациента могут оказать психотропные лекарственные средства Психоактивные
вещества особенно полезны для коррекции эмоционального компонента внутренней
картины болезни. Так, транквилизаторы позволяют быстро купировать тревогу; в
случае депрессии антидепрессанты, хотя действуют и относительно медленно,
считаются более надежными, чем психотерапевтические методики.
Существенным
вопросом является четкое определение типа ВКБ (отношения к болезни по А.Е.
Личко и Н.Я. Иванову). Опытная медсестра может выявить его после одной или
нескольких бесед (например, затрагивая вопросы: что заставило обратиться к
врачу или по каким причинам долго не обращался); при тщательном наблюдении за
пациентом, обращая внимание на особенности речи: ее стройность, темп, громкость;
на живость мимики и жестикуляции.
Однако наиболее
надежным является применение метода ЛОБИ (личностный опросник бехтеревского
института), в результате чего выявляется 14 типов отношения к болезни. Каждый
тип такого «отношения» требует соответствующего психотерапевтического подхода и
приемов общения.
.5
Классификация типов отношения к болезни по тесту ЛОБИ
Различия
сестринского процесса
Тест ЛОБИ содержит
12 опросников, по 10-15 вопросом в каждом. Опросники касаются самочувствия,
настроения, состояния сна и пробуждения от сна; аппетита и отношения к еде;
отношения к болезни и отношения к лечению; отношения к врачам и медперсоналу;
отношения к родным и близким; отношения к работе (учебе); отношения к
окружа-ющим; отношения к одиночеству; отношения к будущему. В каждом из 12
опросников предусмотрен вариант «0» («ни одно из определений мне не подходит»).
Отдельные графы (но не больше трех из 12) пациент может не заполнять.
Установление
диагностического кода требует построения графиков и сложной математической обработки;
проведение ЛОБИ предусматривает участие психолога и специалиста по
математической статистике. ЛОБИ не предназначен для использования в сестринском
процессе, однако желательно, чтобы медсестра, осуществляющая уход, знала его
результаты и их учитывала.
При проведении ЛОБИ
(как в институте им. В.М. Бехтерева, так и совместно с ним в ряде других
институтов, клиник и санаториев) выявлено 14 типов «отношений», т.е.
соответственно и 14 типов ВКБ (внутренней, «аутопластической», картины
болезни).
Гармонический
тип (символ «Г»). Основной признак -
реализм, трезвая оценка своего состояния; болезни не придается ни
преуменьшенного, ни преувеличенного значения. Пациент обладает четкой
«антиципационной самостоятельностью», разрабатывает для себя модели поведения
при нескольких вариантах развития болезни; при эффективности или
неэффективности лечения. Модели поведения касаются и своего «дела» (работы), и
своих близких, о которых он проявляет искреннюю заботу и которых он старается
как можно меньше обременять, даже в случае своей смерти.
Гармонический тип
при использовании ЛОБИ диагностируется и прямо, и тогда, когда отрицаются все
другие типы отношений. Тестирование в ряде больниц и при различной патологии
показало, что «гармонический тип отношений» является наиболее частым (за
исключением пациентов со злокачественными новообразованиями) и имеет место у
1/4-1/7 больных.
Сестринский уход у
пациентов с гармоническим типом отношений, в том числе в плане решения их
духовно-социальных проблем, наиболее легок. Пациенты вежливы, корректны, не
назойливы, задают только необходимые вопросы, ценят труд медперсонала.
Яркие примеры
эргопатического типа отношений - поведение ученых-атомщиков в знаменитом фильме
М.М. Ромма «Девять дней одного года».
Пациенты,
проявляющие эргопатический тип ВКБ - это нередко люди с невыраженной
паранойяльной акцентуацией или с девиантным поведением в форме «сверхценных
патопсихологических влечений». Они проявляют твердый независимый характер, но,
тем не менее, непременно нуждаются в проведении упорной психотерапевтической
работы, в которую включается и средний медперсонал. Основной тезис
психотерапевтического подхода: чрезмерная озабоченность работой и пренебрежение
медицинскими услугами могут рано или поздно оказать взаимопагубное действие;
ухудшение здоровья пациента, неизбежно следующее за пренебрежением болезнью,
приведет к потере работоспособности.
Медсестры
(фельдшера) при общении с такого рода пациентами не должны проявлять
назойливости, командного тона и т.п.; все это может вызвать раздражение
пациента.
Эргопатический тип
отношений особенно характерен для пациентов с сердечно-сосудистыми
расстройствами, в том числе с инфарктом миокарда (что особенно опасно).
Анозогнозический
тип (символ «3»). Основной признак -
активное отбрасывание мыслей о болезни, неприятие статуса «больного», отрицание
очевидного; пациенты происхождение недуга предписывают случайности и считают
его пустяком. Характерен активный отказ от лечения, изобретение «своих» средств
терапии (травы, обливания водой, определенные дозы алкоголя).
Анозогнозический
тип ВКБ - один из самых редких. Его формирование может быть следствием
заблуждения (иногда активно поддерживающемуся родными и друзьями). Весьма
нередко он наблюдается у больных с привычным пьянством и другими формами
аддиктивного девиантного поведения, не желающих лишать себя удовольствий.
Наконец иногда отрицание болезни является одной из форм «ухода от невыносимой
реальности» (крах здоровья). Тогда это сравнимо с «поведением страуса,
зарывающего голову в песок».
Психотерапевтическая
работа у такого рода пациентов должна проводиться упорно, но она далеко не
всегда эффективна. Заблуждения удается рассеять относительно легко, но
повернуть больного лицом к реальности или заставить его отказаться от занятий,
приносящих наслаждение, весьма трудно.
Тревожный
тип (символ «Т»). Пациента преследует
постоянная внутренняя тревога, касающаяся всего, что имеет отношение к болезни:
ее исхода, эффективности лекарств, возможной их опасности, сохранения
работоспособности и пр. Отчетливых моделей собственного поведения на будущее он
не строит; «антиципационная самостоятельность» его невелика; он жадно ловит
слухи, суждения соседей по палате, близких, жадно наблюдает за малейшими
оттенками поведения медперсонала - голосом, жестами, продолжительностью
разговора - и часто трактует все превратно («говорила на ходу, значит, ничего
не может сделать, значит, я обречен(а)»). Пациент может доставать литературу,
касающуюся его болезни (часто рекламно-недобросовестную), находить «новые
средства лечения» и просить их немедленного применения. Для таких пациентов
характерно обращение к нескольким специалистам параллельно; склонность повторять
(или просить повторения) лабораторные или инструментальные исследования. Свою
тревогу они могут перекладывать на близких и друзей, игнорируя при этом их
состояние.
При тревожном
варианте ВКБ тревога распространяется на объективные признаки болезни, а не на
субъективные ощущения. Ухудшение состояния основной болезни или
недоброкачественный уход могут привести к развитию у пациентов депрессии.
Тревожный тип
отношений наиболее часто развивается улиц с тревожно-боязливой акцентуацией
характера или соответствующим типом расстройства личности. Он - один из самых
частых, однако не целиком обусловлен преморбидными чертами характера больных.
Некоторые заболевания (например, Базедова болезнь) сами по себе могут
продуцировать тревогу, которая, сталкиваясь с одноименным типом акцентуации,
усиливается. Психотерапевтическая работа у лиц с тревожным типом ВКБ должна
сочетаться с фармакотерапией (транквилизаторы, антидепрессанты) или
предваряться ею.
Ипохондрический
тип (символ «И»). В этих случаях у
пациентов также преобладает тревога, однако направлена она не на объективные
признаки болезни, а на собственные неприятные ощущения. Пациенты постоянно
прислушиваются к своему телу, свои многообразные ощущения классифицируют,
нередко записывают, чтобы обо всем рассказать врачу.
Пациенты с
ипохондрическим типом отношения к соматической болезни, как правило,
преувеличивают ее тяжесть и редко до конца доверяют врачу и среднему
медперсоналу. Они могут жаловаться на недоброкачественные лечение и уход
(иногда письменно), очень болезненно относятся даже к незначительному побочному
эффекту лекарств. Намеки на преувеличение ими тяжести собственной болезни
вызывают гнев и поток жалоб.
Ипохондрический тип
ВКБ развивается редко, во всяком случае значительно реже тревожного». Он обычен
у лиц с соответствующим ипохондрическим» воспитанием и при смешанных
акцентуациях с сочетанием паранойяльных и тревожных черт.
Психотерапевтические
вмешательства, как и в предыдущем случае, должны сочетаться или предваряться
фармакотерапией (антидепрессанты со стимулирующим компонентом действия).
Неврастенический
тип (символ «Н»). Основной чертой
является «раздражительная слабость». Вспышки раздражения могут происходить по
малейшему поводу (санитарка прошла, не поздоровалась, настольная лампа
перегорела; соседи по палате смотрят футбол и т.п.). Раздражительная вспышка
гнева сменяется резким утомлением или разряжается слезами. Такие вспышки со
слезами и раскаянием происходят и во время свиданий с близкими. Для пациентов
характерна нетерпеливость (что также связано со слабостью тормозных процессов в
ЦНС). Они ждут «немедленного улучшения и эффекта лекарств», «немедленной
диагностики». Могут по несколько раз на дню останавливать медработников с
просьбой сообщить результаты анализов, рентгенографии и т.д. Пациенты не переносят
резких внешних раздражений: громких звуков, разговоров и смеха в палате, яркого
света. Отчетливо выражена невыносимость боли, что создает трудности в работе
среднего медперсонала, особенно в хирургическом отделении.
Неврастенический
тип отношений - один из наиболее частых; он неспецифичен, встречается при любой
патологии. Психотерапевтические вмешательства у таких пациентов сочетаются с
назначением седативных средств; при уходе медсестре необходимо сохранять
максимальную сдержанность - тембр голоса должен быть мягким, жесты плавными.
Следует помнить, что длительный разговор может раздражать и истощать больного.
Неврастенический
тип отношений развивается у лиц с астеноневротической или
эмоционально-неустойчивой акцентуациями
Обсессивно-фобический
тип (символ «О»). Тревожность также
характерна, однако направлена она не на состояние болезни в текущий момент и не
на внутренние ощущения, а на возможные (часто маловероятные) осложнения
болезни, тяжелую инвалидизацию в будущем, болезни членов семьи. Реальные опасности
волнуют меньше, чем воображаемые. Защитой от воображаемых неприятностей служат
ритуалы, часто нелепые (ходить по одной стороне коридора, постукивать по
постели в ожидании прихода медсестры или врача), а также приметы (если врач или
медсестра первыми подходят не к нему, то пока неплохо и т.п.). Мысли об
осложнениях болезни со временем становятся навязчивыми, больной жаждет
избавления от них и обращается за помощью. Обсессии обычно не удается
преодолеть самому и даже с помощью психологического воздействия, поэтому
психотерапия также сочетается с фармакотерапией (сильнодействующими
транквилизаторами и / или нейролептиками). Уход за больными с
обсессивно-фобической ВКР может быть непростым: пациенты могут проявлять
назойливость, высказывая свои опасения одно за другим через небольшие интервалы
времени. Манера общения с такими пациентами также должна быть мягкой и
успокаивающей. Особенно вредно проявлять поспешность и нетерпеливость.
Обсессивно-фобическая
ВКР часто развивается у лиц с одноименной акцентуацией или расстройством
личности, т.е. она обусловлена преморбидными особенностями пациента. Однако
неравномерная частота такой ВКБ при разной патологии говорит о том, что вклад в
ее появление нередко вносит сама болезнь, не только преморбид.
Меланхолический
тип (символ «М»). Для таких пациентов
характерна постоянная удрученность, они высказывают неверие в выздоровление,
даже в какую-то степень улучшения. Вскользь (боясь быть заподозренными в
душевной болезни) они высказывают суицидные мысли («скорее бы все закончилось…
разве это жизнь… покончить бы со всем разом» и т.п.). Пессимистически смотрят
они и на будущее семьи близких. Даже если объективные данные говорят о положи
тельной динамике болезни, они остаются пессимистами.
Иногда (в
относительно легких случаях) такой тип отношений обусловлен негативной
информацией со стороны иногда играет роль недобросовестное поведение
медперсонала любого уровня. Однако чаще всего речь идет о развитии настоящей
депрессии, и, если обращать на пациента мало внимания, он может реализовать
свои суицидные мысли и намерения. Депрессия чаще обусловлена переплетением
характера заболевания и преморбидных особенностей пациента (например,
онкологическое заболевание, даже курабельное у дистимической личности). У таких
пациентов фармакотерапия (ан-тидепрессанты) вначале имеет приоритет перед
психотерапией; последняя должна активно применяться при затихании депрессии.
К счастью, развитие
меланхолического типа ВКБ встречается весьма редко.
Апатический
тип (символ «А»). Проявления сходны с типом
«М». Больные апатичны, малоподвижны, безразлично относятся к своей судьбе.
Диагностическим процедурам и лечению подчиняются пассивно, иногда встают лишь
при внешнем побуждении. Утрачиваются и обычные интересы (работа, «хобби»,
чтение, просмотр телепередач), даже к посещению близких пациенты проявляют мало
интереса.
По сути дела в этих
случаях речь идет о развитии одного из вариантов депрессии, и фармакотерапия
(антидепрессанты стимулирующего типа) должна предшествовать активной
психотерапии. Развитие такого типа ВКБ скорее обусловлено особенностями
патологии (злокачественные опухоли, язвенная болезнь с тяжелым течением), чем
преморбидными особенностями личности пациентов. Апатический тип отношения к
болезни встречается редко.
Эйфорический
тип (символ «Ф»). У пациентов с этим
типом ВКБ постоянно повышено настроение, к диагностическим и лечебным
процедурам они относятся небрежно, могут пропустить время, а то и вовсе
игнорировать. Они исповедуют принципы: «что будет, то и будет», «пусть все
идет, как идет», «что ни делается, все к лучшему» - как в рутинной жизни, так и
в ситуации болезни. Такие пациенты нередко нарушают режим по вечерам, когда
медработников становится меньше; могут алкоголизироваться, ни на йоту не
задумываясь, что это не идет на пользу лечению; иногда за нарушение режима их
выписывают из больниц. В общении с ними часто приходится использовать прямые
приказания. Психотерапию лучше проводить с участием близких.
Следует особо
упомянуть, что у некоторых пациентов веселое настроение может быть наигранным,
скрывать тревогу и даже серьезную депрессию.
Дисфорический
тип (символ «Д»). Он выделяется не при
всех классификациях, указан у В.Т. Волкова (1995). Имеются в виду пациенты с
постоянно мрачно-озлобленным настроением, угрюмые, проявляющие зависть и
недоброжелательство к соседям по палате, конфликтные, недоверчиво относящиеся к
медперсоналу, процедурам и лечению, деспотически и агрессивно относящиеся к
посещающим их близким, нередко их унижающие. Естественно, они крайне трудны в
уходе и могут активно противиться психотерапии. Такой тип отношения может
отмечаться у личностей возбудимого или эпилептоидного типа.
Сенситивный
тип (символ «С»). Тревога и озабоченность
распространяются не на саму болезнь и не на телесные ощущения, а на то
впечатление, какое пациент и сведения о его болезни могут произвести на
окружающих: близких, сослуживцев, знакомых. Опасения касаются того, что
больного начнут избегать, считать неполноценным, относиться пренебрежительно
или с опаской, распускать неблагоприятные сведения о причине или природе
болезни. Кроме того, такие пациенты боятся стать обузой для окружающих.
Как правило, как в
жизни, так и в условиях медицинского учреждения, это робкие, застенчивые,
деликатные люди. Они склонны к «извиняющемуся» стилю поведения, боятся
беспокоить медперсонал «по пустякам» (пусть даже это и не пустяки) и не
представляют трудностей в уходе. Психотерапевтические рекомендации они с
благодарностью принимают.
Сенситивный тип ВКБ
не так част, но и не так уж редок. Его распространенность приблизительно
одинакова при любой патологии, т.е. решающим в формировании этого типа;
отношения к болезни являются преморбидные особенности пациента
(астено-невротический, эмотивный типы акцентуаций).
Эгоцентрический
тип (символ «Я»). Уже из самого
обозначения символа следует, что главная черта таких пациентов - стремление
поставить себя в центр интересов медперсонала и близких, завладеть их вниманием
и выставить свои страдания напоказ. Жалобы их разнообразны, преувеличены;
предъявляются с театральным тоном и жестами с целью вызвать жалость, показать
свою исключительность и редкий характер своей болезни. При обходах они
стараются переводить разговоры медперсонала на свои страдания, а в истинно
тяжелобольных видят конкурентов. Они исключительно эгоистичны. Если они
страдают сосудистой мозговой патологией, утверждают что очаг поражения
находится в самом необычном месте; например аневризма в самой глубине мозговой
ткани. Если страдают инфекционным заболеванием, утверждают, что вызвал его
самый необычный экзотический микроб или самый новый вирус.
Цель такого
поведения: «создание условной приятности или желательности болезни» (И.П.
Павлов) как выхода из трудной ситуации. Естественно, пациенты крайне трудны в
уходе, и любое, даже мелкое проявление невнимания используют как повод для
конфликтов или шантажа. Обычны их мелкие ссоры с соседями по палате. Постоянны
конфликты и с близкими, поэтому последних затруднительно использовать как
помощь в психотерапии. При общении с такими пациентами оптимальными являются
предельная корректность, немногословность, ссылки на крайнюю занятость.
Решающим в
формировании эгоцентрического типа BKБ. являются преморбидные особенности -
демонстративная акцентуация, истерическое расстройство личности. В то же время
такой тип отношений более распространен при одной патологии, чем при другой
(например, при бронхиальной астме несравненно чаще, чем при инфаркте миокарда
или злокачественных новообразованиях); т.е. играет роль и характер
соматического страдания.
Паранойяльный
тип (символ «П»). Пациенты уверены, что
болезнь произошла в результате чьего-то злого умысла («сглаза», «порчи», даже
отравления со стороны соседей или ненавидящих их родственников).
Соответственно, попадая в стационар или находясь под длительным амбулаторным
наблюдением, они также проявляют заметную паранойяльную настроенность: с
недоверием относятся к каждому вновь назначаемому лекарству или процедуре,
особенно много выпытывая о возможных вредных последствиях назначения.
Подозрительно относятся к персоналу, особенно новичкам. Они почти никогда не
верят в правомерность диагноза, подозревая, что от них скрывают другую тяжкую
болезнь. Для таких пациентов характерно «кверулянтное поведение»
(сутяжничество) - они постоянно пишут жалобы на медсестер и врачей, даже на
студентов-практикантов, не прощая малейших промашек. При неудовлетворении их
жалоб обращаются письменно во все более высокие инстанции. Конфликтуют они и с
соседями по палате.
Как правило,
психотерапевтические мероприятия неэффективны, а к психотропным средствам,
назначаемым для смягчения агрессивности, они относятся с недоверием и принимать
их отказываются. При общении с ними следует соблюдать максимальную осторожность
и корректность - не дать повода для жалоб. Впрочем, при грубом разнузданном
поведении таких пациентов, при конфликтах не следует идти у них на поводу, а
намекнуть на вынужденный перевод в другую палату, под наблюдение другого врача,
медсестры, на необходимость психиатрического консультирования, даже на выписку.
Нередко уверенный императивный тон приводит, по крайней мере, к временной
нормализации поведения пациента.
Паранойяльный тип
ВКБ большей частью обусловлен преморбидными особенностями, однако при некоторых
видах соматической патологии встречается чаще.
2.
Эмпирическая часть
Цель: представление теоретического материала в графической форме.
Согласно сделанному
обзору литературы по теме «Внутренняя картина болезни», были составлены схемы,
графы, таблицы. Так же были использованы схемы Тюльпина Ю.Г. (2004)
2.1 Внутренняя картина болезни
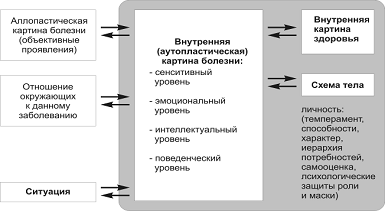
2.2 Уровни восприятия человеком болезни
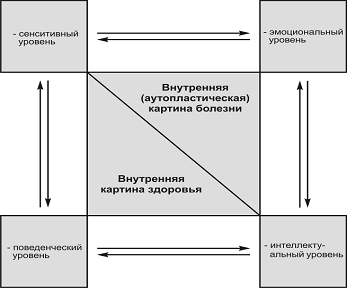
2.3 Варианты искаженной модели болезни
|
Преувеличение тяжести болезни
|
Недооценка тяжести болезни
|
|
Сознательное искажение: • симуляция • аггравация Невольное искажение:
• гипернозогнозия (ипохондрия, тревога, депрессия, боязнь огласки, поиск
виновного, манипуляция, раздражение) • нозофилия (пристрастие к лечению)
|
Сознательное искажение: • диссимуляция Невольное искажение: •
гипонозогнозия (индифферентность, занятость работой или семьей) • анозогнозия
(отрицание, эйфория)
|
2.4
Зависимость внутренней картины болезни от типа акцентуации личности
|
Тип акцентуации
|
Типичные варианты отношения к болезни
|
|
Интровертированный Застревающий Возбудимый Педантичный
(тревожно-мнительный) Демонстративный Гипертимный Гипотимный
|
Индифферентность, ипохондрия Поиск виновного, нозофилия,
манипуляция, боязнь огласки Раздражительность, манипуляция. Ипохондрия,
тревога, боязнь огласки, демонстрация занятости Манипуляция, раздражение Отрицание,
демонстрация занятости, депрессия Депрессия, тревога
|
2.5 Факторы, влияющие на ВКБ
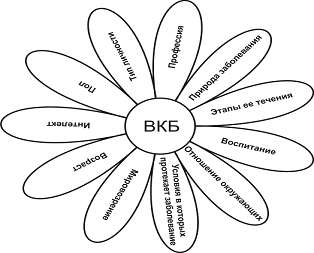
2.6 Этапы течения болезни

.7 Типы
ВКБ, их происхождение и распространенность
|
Название
|
Связь с акцентуациями или аномалиями
|
Связь с формой девиантного поведения
|
Специфич-ность для определенной патологии
|
Обусловленность преморбидом
|
Частота
|
|
Гармонический
|
-
|
-
|
Нет
|
Да
|
|
Эргопатический
|
-
|
Сверхценные патохаракте-рологические увлечения
|
Да
|
Да
|
Весьма част
|
|
Анозогнозический
|
-
|
Нередко аддиктивное поведение
|
Нет
|
Да
|
Редок
|
|
Тревожный
|
Тревожно-боязливая акцентуация или расcтройство личности
|
|
Да
|
Да
|
Весьма част
|
|
Ипохондрический
|
Тоже
|
-
|
Да
|
Да
|
Редок
|
|
Неврастенический
|
Астено-невротическая или эмоционально-неустойчивая
|
|
Нет
|
Да
|
Весьма част
|
|
Обсессивно-фобический
|
Одноименный тип акцентуации, аномалии
|
-
|
Да
|
Да
|
Тоже
|
|
Меланхолический
|
Дистимическая. Депрессия
|
Аутоагрессивная
|
Да
|
Да
|
Очень редок
|
|
Апатический
|
Депрессия
|
|
Да
|
Нет
|
Тоже
|
|
Эйфорический
|
Гипертимная
|
Аддиктивное поведение
|
Да
|
Да
|
Весьма част
|
|
Дисфорический
|
Эпилептоидная, возбудимая
|
Агрессивная
|
Нет
|
Да
|
Очень редок
|
|
Сенситивный
|
Эмотивная, астено-невротическая
|
-
|
Нет
|
Да
|
Редок
|
|
Эгоцентрический
|
Демонстративная, истерическая
|
-
|
Да
|
Да
|
Тоже
|
|
Паранойяльный
|
Агрессивная
|
Да
|
Да
|
Редок
|
Заключение
Знание медицинской
психологии для дипломированных медицинских сестер трудно переоценить. Понимание
того что каждый пациент по-разному реагирует на собственное заболевание,
позволит будущему медработнику дифференцированно осуществлять уход за больным.
Изучение внутренней картины болезни позволяет в значительной степени
рассмотреть весь сложный процесс самопознания заболевшего человека, выявить те
средства, которые использует человек для осуществления этого познавательного
процесса. В то же время изучение внутренней картины болезни открывает
возможность понимания особых способов, приемов преодоления, овладения
собственным поведением, используемых человеком в сложной жизненной ситуации.
Тем самым анализ внутренней картины болезни открывает возможность проникновения
в компенсаторный потенциал личности. Естественно необходим свой подход в
общении медсестры с пациентом, однако есть и общие правила поведения
медработников при уходе за больными. Именно поэтому изучение данной темы
необходимо для будущих дипломированных медицинских работников в педагогической
сфере и управленческой деятельности по информированию медицинских сестер
среднего звена.
Список литера туры
1. Абрамова Т. С, Юдчиц Ю.А.
Психология в медицине: Учеб. пособие. - М.: ЛПА «Кафедра-М», 1998.
2. Кабанов М.М., Личко А.Е.,
Смирнов В.М. Методы психологической диагностики и коррекции в клинике. - Л.:
Медицина, 1983.
. Тюльпин Ю.Г, Медицинская
психология: Учебная литература для студентов медицинских вузов. - Москва
«Медицна» 2004
. Спринц А.М, Михайлова Н.Ф,
Шатова Е.П. - Медицинская психология: Учебник для средних медицинских учебных
заведений. - Санкт-Петеобург «СпецЛит» 2005
. Лурия Р.А. Внутренняя
картина болезни и ятрогенные заболевания: 2-е изд. - М., 1977.
. Личко А.Е. Внутренняя
картина болезни. - Кишинев, 1980.
. Тышлыков В.А. Психология
лечебного процесса. - Л., 1984.
. Волков В.Г. Личность
пациента и болезнь. - Томск, 1995.